Сложно представить, что некоторое время назад слово операция ассоциировалось со словом смерть. В те времена люди на операционном столе умирали от болевого шока или заражения крови.
Долгое время человечество шло к открытию понятия — наркоз. Благодаря развитию химии, это стало возможно. Теперь хирургическое вмешательство порой — необходимая процедура для дальнейшей полноценной жизни пациента.
Это шанс к здоровью, который не получить, применяя только медикаментозный метод лечения.
Эндотрахеальный наркоз. Немного истории
Незаменимое открытие, защищающее человеческий организм от стресса и позволяющее не только пациенту комфортно пережить операцию, но и дающее возможность хирургам делать свое дело.
Наркоз — главный элемент любого серьезного хирургического вмешательства — легкие, нервная система, пищевод, сердце. Он характеризуется полным отключением сознания.
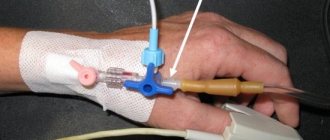
Общий эндотрахеальный наркоз отличается тем, что его можно применять для пациентов любого возраста. Заключается в том, что в трахею вставляется специальная тонкая трубка, связанная с аппаратом, через которую вводятся наркотические вещества.
Поэтому и носит такое название: эндо — внутри и трахея. Его еще называют интубационным или комбинированным, потому что препараты поступают и в кровь, и в дыхательные пути.
Мир медицины познакомился с эндотрахеальным наркозом еще в XIV-XV веках, благодаря швейцарцу Парацельсу. Именно этот врач впервые применил метод ввода трубки в трахею человека, чем спас его от смерти.
Продолжил его путь Андрей Везалий, доказав, что именно этот наркоз должен стать главной анестезией. Проводя эксперименты на животных, незаменимость эндотрахеального наркоза была неоспоримой.
В 17-18 веках тысячи утопленников на Темзе были спасены английским врачом Кельном, благодаря специальной трубке, вводимой в трахею.
Дальше — больше. Немецкий врач показал, что если применить трубку с манжетой, то можно предотвратить самое опасное осложнение того времени — наличие посторонних веществ в дыхательных каналах при проведении эндотрахеального наркоза.
Следующий этап в области анестезии зафиксирован в 1942 году, когда канадский доктор Гриффит с напарником Джонсоном использовали миорелаксанты. Это был действительно прорыв в медицине. Миорелаксанты расслабляли мышцы и не позволяли пациенту двигаться. Мало того, они давали возможность контролировать и управлять наркозом.
50-е годы начались стремительным покорением эндотрахеального наркоза и повсеместного применения, с огромным вкладом советских врачей — Вишневского, Куприяного и других.
Способ применения
Ларингеальная маска
Применяется Севоран для низкопоточного наркоза. То есть осуществляется с низкой скоростью подачи свежего газа, которая составляет от полулитра до литра за минуту, что в несколько раз меньше, чем при высокопоточной анестезии, при использовании которой приток свежего газа составляет шесть и выше литров в минуту. Низкопоточная анестезия имеет ряд очень значительных преимуществ перед высоко- и даже среднепоточной, но об этом позже.
Общая анестезия Севораном может проводиться в двух вариантах подачи газово-паровой смеси непосредственно в дыхательные пути пациента:
- через эндотрахеальную трубку – введённая в полость трахеи полимерная трубка обеспечивает проходимость трахеи и обеспечивает возможность нормальной вентиляции лёгких;
- при помощи ларингеальной маски, которая фиксируется в глотке.
Эндотрахеальная трубка
Использование ларингеальной маски максимально атравматично и идеально подходит для использования у детей, так как эндотрахеальная трубка может травмировать голосовые связки и другие мягкие ткани в горле при неосторожном введении. А ещё ларингеальная маска из-за своего расположения исключает травматизацию трахеи и не вызывает в ней раздражения.
Совет: для проведения общей анестезии наиболее часто применяются ларингеальный маски (особенно для детей), но могут быть случаи, когда не обойтись без интубации трахеи. В таком случае стоит помнить, что это значит о возникновении у врача опасений по поводу возможности проявления нежелательных последствий в виде ухудшения проходимости дыхательных путей при использовании общей анестезии. Этот вопрос стоит дополнительно обсудить с самим врачом. Но если таковых опасений нет, то лучше настоять на ларингеальной маске.
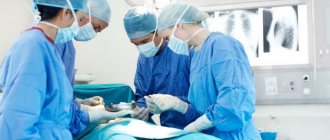
Проведение эндотрахеального наркоза
Показания
Эндотрахеальный наркоз иногда называют комплексным из-за применения нескольких наркотических веществ, вводимых постепенно в организм пациента. Это позволяет применять его при длительных операциях, на которые требуется более 30 минут. Мышцы в это время расслаблены, сознание выключено, что позволяет хирургам делать свое дело.
Показания к использованию эндотрахеального наркоза:
- необходимость использовать миорелаксанты при операции;
- опасения нарушения проходимости дыхательных путей;
- нестабильная нервная система;
- синдром «полного желудка»;
- длительные и обширные стоматологические вмешательства;
- длительная операция при помощи микрохирургического оборудования;
- операции в полости рта, на голове, глотке, внутреннем ухе;
- лапароскопия.
Как делают эндотрахеальный наркоз
Перед проведением общей анестезии, пациент обязательно проходит обследование. Далее начинается подготовка к хирургическому сну или премедикация. Если операция запланирована, то с вечера пациента расслабляют и успокаивают с помощью барбитуратов.
Также назначается прием антигистаминного препарата и подбираются транквилизаторы. На операционном столе пациенту перед операцией вводятся атропин для исключения ситуации остановки сердца и анальгетики.
Анестезия проводится в три этапа
. Самый важный этап. Прежде чем ввести трубку в трахею пациента, его отключают. Применяется любая анестезия, которая вводит человека в наркозный сон. Именно это позволяет ввести специальную трубку, которая искусственно вентилирует легкие. Если на этом этапе произошла ошибка, например трубка введена неправильна, то во время операции возникнут осложнения.
Введение- Поддержка. Применяется на первом и втором этапе наркоза. Вводятся комбинированные препараты. Чтобы не допустить операционных травм применяются анестетические средства. А для расслабления мышц — релаксанты.
- Выведение. Вводится анестезия путем постепенно снижения дозы наркотических средств и релаксантов. Когда отметка дойдет — 0, тогда сознание просыпается, а к мышцам возвращается тонус и возможность самостоятельной вентиляции легких. Тогда происходит экструбация — изъятие трубки из трахеи.
Введение анестезии
Существует несколько способов:
- внутривенно с постепенным вливанием анестезии. Применяют сочетание анальгетиков с анестетиками, приправленных кислородом с азотом;
- при помощи ингаляции с применением кислорода, азота, наркотических, анальгетических и анестетических препаратов.
Обязательно перед операцией анестезиологи проверяет действие наркотических веществ на организм человека и решает, какой применит препарат при оперативном вмешательстве.
Начальный наркоз, как правило, легкий. Его цель — интубация. Если это способ ингаляции, то часто используется смесь азота с кислородом или препараты «Этрана», «Фторотана», «Форана» и подобные анестетики. При внутривенном это скорее всего будут барбитураты с дроперидолом или фентанилом.
Доза подбирается индивидуально с учетом массы тела и особенностей организма. Дроперидрол, как правило, действует около 5 часов. А действие фентанила длится всего 20 минут и требуется его повторное введение. За пол часа до окончания операции, прекращается его подача.
Для того, чтобы ввести трубку, понадобится расслабить мышцы шеи. Здесь уже действовать должны миорелаксанты. После интубации пациент подключается к искусственной вентиляции легких и начинается стадия глубокого сна.
Поддержка
Это период активной работы хирургов. Контроль анестезии проводится каждые 15 минут в течение всей операции. Наблюдаются артериальное давление и пульс. При наличии у пациента сердечно-сосудистых проблем, обязательно контролируется сердечная деятельность.
Все параметры указываются медсестрой в специальной анестезиологической карте. В ней же прописываются все действия врачей с указанием времени, доза введенных наркотических веществ, релаксантов используемых в течение операции. Далее эти записи вклеиваются в историю болезни пациента.
Выход из глубокого сна наступает при постепенном снижении дозировки вводимых препаратов. Чтобы дыхание восстановилось, вводятся атропин и прозерин друг за другом.
Преимущества
Не зря этот наркоз наиболее популярен, этому способствует ряд причин:
- Проходимость дыхательных каналов, не зависимо от положения пациента.
- Использование небольшоой дозы наркотических препаратов.
- Применение мышечных релаксантов.
- Возможность оперативного вмешательства на сердце, что ранее было невозможно.
- Меньшее воздействие токсических препаратов.
- Легкое пробуждение после эндотрахеального наркоза.
- Минимальная воздействие на почки и печень.
- Отсутствие риска осложнений, связанных с дыханием или сердечной деятельностью.
Анестезия в пластической хирургии: ликбез от «Фрау клиник»
Любая, даже самая простая, пластическая операция является серьезным стрессом для организма. Поэтому вместе с хирургом в операционной всегда работает еще один врач – анестезиолог, задача которого создать комфортные условия не только для пациента, но и для работы хирурга. Кроме того, именно этот специалист отвечает за безопасность пациента во время операции и сразу после нее, наблюдая за всеми жизненноважными функциями организма. Подробнее об особенностях своей профессии и важных для будущих пациентов нюансах специально для TecRussia.ru рассказывает анестезиолог «Фрау Клиник» Олеся Дмитриевна Реготун:
– Общеизвестно, что показания к операции определяет хирург, а возможность или невозможность проведения анестезии – анестезиолог. Именно поэтому руководство нашей клиники тщательно следит за процессом работы с пациентом на всех этапах его ведения. Профессор Сергей Николаевич Блохин лично контролирует обследование каждого пациента:
- прежде, чем человек отправится на операцию, с ним обязательно проводит беседу анестезиолог;
- оценив и взвесив все риски, он подбирает необходимый вид анестезии – в зависимости от того, какая операция планируется, на основе анализов и функциональных исследований организма (ЭКГ, рентген), а также исходя из заключения терапевта;
- только после этого мы выносим окончательное решение о возможности проведения того или иного вида обезболивания и назначаем день операции.
↑ Какие бывают виды анестезии?
Для проведения хирургических операций используются следующие виды анестезиологических пособий:
- Общая анестезия, которая выполняется с установкой ларингеальной маски или с интубацией трахеи и ИВЛ (искусственной вентиляцией легких)
Главное отличие общей анестезии от других вариантов – в том, что сознание пациента полностью выключается, теряется чувствительность и подавляются все рефлекторные реакции организма, в том числе дыхание. В зависимости от степени нарушения дыхания анестезиолог принимает решение о способе обеспечения проходимости дыхательных путей: интубационной трубкой или ларингеальной маской. Интубационная трубка устанавливается непосредственно в гортани. Ее основная задача – разобщать дыхание, чтобы предотвратить риск попадания желудочного содержимого в легкие. Маска сделана из тонкого мягкого латекса, располагается на глотке и не проникает в гортань, что позволяет исключить раздражение дыхательных путей пациента. Многие пациенты относятся к общей анестезии с опаской, но на практике она считается одним из самых эффективных и безопасных способов обезболивания.
- Внутривенная анестезия со спонтанным дыханием
В этом случае пациент также находится без сознания, но дышит естественным путем. Такой вид анестезии оправдан при длительных операциях, так как дает возможность дозировать анестезиологические препараты в кровь с определенной скоростью на протяжении всего хирургического вмешательства.
- Регионарная анестезия (спинальная и эпидуральная)
Эффект обезболивания достигается путем выключения проводимости в конкретном нерве или сплетении нервов. Человек находится в сознании и дышит естественным путем. Основной нюанс при использовании данного вида обезболивания состоит в том, что у пациента могут возникнуть сильные эмоциональные переживания: он как бы «участвует» в процессе своей операции, наблюдает за работой хирурга, что нередко вызывает психологический дискомфорт. Поэтому в некоторых случаях пациенту дополнительно (по желанию) дают снотворное, которое позволяет спокойно спать в операционной и не испытывать напряжение от происходящего.
- Местная анестезия с анестезиологическим сопровождением
С этим видом обезболивания, наверняка, сталкивался каждый из нас: удаление зубов, медицинские манипуляции у гинеколога, глотание зонда при заболеваниях желудочно-кишечного тракта и т.п. Широко применяется при минимальных хирургических вмешательствах, например, при вскрытии фурункулов.
Большая часть пластических операций проводится под общей анестезией, которую обычно называют наркозом. Но окончательный выбор типа обезболивания всегда остается за анастезиологом, который руководствуется не только показателями здоровья пациента, но и разновидностью операции. Например, блефаропластику (пластику век) чаще всего проводят под общей анестезией с установкой ларингеальной маски, при других операциях на лице используют общую анестезию с интубацией трахеи, а вот при проведении интимной пластики предпочтение отдается регионарной анестезии с внутривенной седацией.
↑ Анестезиологические препараты
Существует несколько разновидностей «профессиолнальных» обезболивающих средств:
- препараты для внутривенного введения, которые могут обладать снотворным действием, обезболивающим действием, или сочетать в себе оба этих эффекта,
- ингаляционные газы, которые также сочетают снотворный и обезболивающий эффект,
- препараты, расслабляющие мышцы.
На протяжении всей операции в организм пациента с определенной скоростью поступают снотворные и обезболивающие препараты путем внутривенного и ингаляционного доступа. Таким способом их концентрация в крови поддерживается на определенном уровне, обеспечивая пациенту сон и обезболивание. После окончания операции врач-анестезиолог прекращает введение препаратов, их концентрация снижается, и человек приходит в себя (обычно это происходит довольно быстро, в течение 10 минут).
«Важно отметить, что пока человек не уснет и не будет обезболен, операция не начинается, – уточняет Олеся Реготун – Когда работа хирурга окончена, анестезиолог готовит пациента к пробуждению, обеспечивая ему комфортное самочувствие на «выходе» из наркоза, а также на протяжении ближайшего послеоперационного периода, и сопровождает его в палату».
↑ Основные риски, связанные с анестезией
«Любая плановая операция, тем более эстетического характера всегда проводится на фоне самого благоприятного физического (соматического) и психологического состояния пациента, – подчеркивает доктор Реготун. – Во время обязательной консультации с анестезиологом определяются риски, связанные с состоянием здоровья пациента, моя работа состоит в том, чтобы свести их к минимальным. Поэтому, к сожалению, бывает и такое, что проведение желаемой операции невозможно или откладывается: например, когда необходимы дополнительные обследования или даже лечение, которые позволят снизить вероятность разного рода осложнений. Ведь эстетическая хирургия проводится не по медицинским показаниям, поэтому здесь особенно важно, чтобы риски анестезии не превышали риски самой операции».
- Подробнее об этом: Риски, связанные с наркозом во время пластических операций – обзор TecRussia.ru и комментарии анестезиолога Натальи Ахтямовой
К сожалению, многие пластические хирурги пренебрегают медицинскими стандартами и оперируют самостоятельно, без участия врача-анестезиолога. Опасность состоит в том, что в организме пациента могут начаться ответные реакции на хирургическую травму, такие как снижение давления, обморочное состояние, что может стать серьезнйо угрозой здоровью и даже привести к летальному исходу. Поэтому при выборе клиники должное внимание стоит уделить не только оперирующему хирургу, но и команде анестезиологов, которые в случае непредвиденных обстоятельств смогут спасти Вашу жизнь.
| Получить подробную информацию, а также записаться на консультацию Вы можете: • по тел., • или на сайте клиники пластической хирургии и косметологии «Frau Klinik» • Адрес клиники: Москва, ул. Гиляровского, д. 55, м. «Проспект Мира» |
Осложнения после эндотрахеального наркоза
Мы уже упоминали, что при неправильном введении трубки, возникают осложнения. Проявиться они могут во время операции или после нее.
Часто при наличии сердечно-сосудистых заболеваний, неправильное применение препаратов сопровождается потерей большого количества крови, интубацией трахеи.
После операции могут ждать неприятности в виде следующих осложнений:
мышечная боль;- боль в горле после применения трубки;
- кашель после эндотрахеального наркоза;
- инфекция легких;
- аллергические реакции;
- тошнота;
- потеря сознания;
- нарушения в нервной системе;
- поражение головного мозга;
- ларингоспазм;
- зуд;
- дрожь;
- травмы зубов, языка, горла.
Обычно эти проявления проходят в течение 2-х суток. Не нужно во всех осложнениях винить врача, здесь большую роль играют индивидуальные особенности организма пациента и его восприимчивость к медицинским препаратам.
В связи с большим количеством осложнений при применении трубки, в 1981 году появилась ларенгиальная маска. Она не вводится в трахею, а располагается при входе в гортань. Благодаря манжете на маске, создается герметичность. Это совершенно безопасное изобретение, которое исключает появление ларингоспазма после операции.
Но, несмотря на такие преимущества, применение маски не всегда бывает удачным и целесообразным, не говоря уже о высокой стоимости. Случается, что из-за негерметичности маски между гортанью и пищеводом возникает асфиксия. И к тому же ее невозможно применять в экстренных случаях из-за проблемы «полного желудка».
Как проходит анестезия?
Существует несколько видов обезболивающих средств, отличающихся формой состояния, назначением и способом действия:
- растворы для введения внутривенно, обладающие снотворным или обезболивающим эффектом (либо обоими сразу);
- газы для ингаляций, также комбинирующие два эффекта;
- препараты для расслабления мышц.
В клинике пластической хирургии «Основа» используется современный подход в анестезиологии, в частности многокомпонентность. Это означает, что во время операции применяется не один, а сразу несколько разновидностей препаратов, каждый из которых отвечает за отдельную функцию. Одни обеспечивают обезболивание, другие обладают снотворным эффектом, третьи способствуют расслаблению мышц.
Во время работы мы используем ингаляционный наркоз. Препараты попадают в организм пациента посредством ларингеальной маски, подключенной к аппарату вентиляции легких, или эндотрахеальной трубки. Операция не начинается до тех пор, пока пациент не уснет. На протяжении всего вмешательства анестезиолог контролирует состояние организма оперируемого при помощи большого количества датчиков, подключенных к пациенту. Все время операции поддерживается оптимальная концентрация препаратов. После окончания работы хирург дает команду анестезиологу о прекращении наркоза. С этого момента концентрация препаратов начинает медленно снижаться, и спустя небольшое время после операции пациент просыпается и отправляется в палату интенсивной терапии под присмотр медицинских работников.
Уже через 20 минут после окончания манипуляций пациент будет находиться в полном сознании и ясном уме, сможет разговаривать со своими близкими и будет чувствовать себя отлично. Наши анестезиологи — специалисты высокой квалификации, которые обеспечивают полную безопасность и комфорт для наших пациентов.
Эндотрахеальный наркоз — противопоказания
Нельзя эндотрахеальный наркоз применять всем. Есть серьезные противопоказания, которыми пренебрегать нельзя:
Инфекционные заболевания.- Проблемы с железами внутренней секреции.
- Заболевания почек и печени.
- Болезни легких и бронхов.
- Респираторные болезни.
- Тяжелые эндокринные заболевания.
- Необычное строение глотки.
Если имеются противопоказания, будет рассматриваться применение другого способа анестезии. Обязательно должно быть проведено обследование, возможно о каких-то заболеваниях вы пока не подозреваете.
Противопоказана анестезия при острых проявлениях этих заболеваний. О них должен узнать анестезиолог до операции во время консультации.
В противном случае, луче отказаться от хирургического вмешательства и настоять на исполнении предоперационных требований. Также важно, чтобы анестезиолог предупредил пациента о том, какой вид анестезии будет применяться.