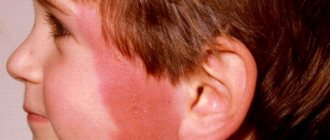
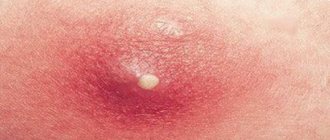
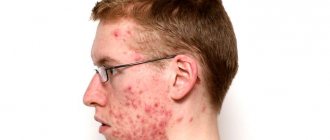
Причины непроходимости слезного канала
В норме слезы здорового человека после омывания глаза стекают к его внутреннему уголку. Через слезные точки они проходят в слезный канал, оттекают в слезный мешок и выходят в полость носа. При дакриоцистите этот процесс нарушается, слезная жидкость, застаиваясь, теряет свои антибактериальные свойства, в ней развиваются инфекционные агенты, которые вызывают воспаление.
У малышей причины развития офтальмологической патологии следующие:
- нерассосавшаяся после рождения желатиноподобная пробка;
- закупорка слезного канала;
- узкий просвет носослезного прохода.
У взрослых дакриоцистит появляется по следующим причинам:
- отек тканей носослезной области из-за носового полипоза или синусита;
- травматизация слезного канала или области рядом с ним.
Механизм возникновения
Слёзный мешок расположен между внутренним уголочком глаза и спинкой носа. Задняя часть находится в костной выемке, а передняя под кожей. Слёзный мешок соединён носослёзным каналом с носом, по этому каналу слёзная жидкость выходит в полость носа. Когда по каким-то причинам этот канал оказывается забитым, то нарушается отхождение жидкости из слёзного мешка.
В результате закупорки слёзного протока жидкость из глаз не может нормально выходить через нос. Постепенно начинается воспалительный процесс и активно размножаются бактерии.
Дакриоцистит – это достаточно редкое явление у взрослых людей, чаще оно встречается у женщин.
Классификация и симптоматика
По характеру протекания дакриоцистит разделяют на острый и хронический. По причине появления непроходимость слезного канала может быть хламидийной, аллергенной, травматической, вирусной. Клинические признаки отличаются в зависимости от формы заболевания.
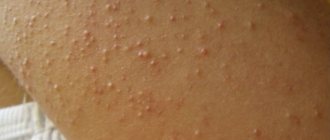
Острый дакриоцистит имеет следующие яркие симптомы:
- отек века;
- лихорадка;
- уплотнение слезного мешочка, “жирные комочки” возле глаз;
- гипертермия кожи около слезного канала.
Постоянно забитый слезный канал приводит к быстрому переходу острого дакриоцистита в хронический. Для такой формы характерно непрекращающееся воспаление слезного мешка. Образовавшаяся опухоль размягчается, гипертермия уменьшается, формируется абсцесс, который может сам вскрыться. Из него вытекает гнойный экссудат, после чего воспаление спадает.
Методы лечения отечности верхнего века
Лечение отека верхнего века напрямую связано с его причиной, в зависимости от нее будут определяться методы и схемы терапии.
- Если все дело в воспалительном процессе, то могут назначить антибактериальные и противовоспалительные средства системного и местного действия, а также физиопроцедуры, усиливающие действие медикаментозных средств.
- При травме, если она произошла не более суток назад, вначале на глаз накладывают холодный компресс. Открытая рана обрабатывается антисептическими и противовоспалительными средствами. Для профилактики распространения инфекции врач может назначить антибактериальные капли для глаз. Дальнейшие мероприятия зависят от того, насколько обширны повреждения, нужно ли лечить другие органы.
- Если отечность провоцирует аллергия, обязательно следует выяснить, что именно является аллергеном-раздражителем. Проще всего сделать это с помощью проб на аллергию. После этого по возможности максимально исключается контакт с раздражителем, и подбираются антигистаминные средства. При тяжелых случаях аллергической реакции проводится гормонотерапия.
Как отличить конъюнктивит от дакриоцистита?
Воспаление слезного мешочка по внешним проявлениям схоже со многими глазными патологиями, в том числе и с конъюнктивитом. Но при сопоставлении симптоматики, можно выделить определенные различия. В следующей таблицы приведены основные различия.
| Признак. | Конъюнктивит. | Дакриоцистит. |
| Отечность век. | Отекают преимущественно оба века и отечность выражена незначительно. | Наблюдается припухлость нижнего века. Если нажать на воспаленную область, из слезных точек выделяется гной. |
| Слезотечение. | Постоянное, но слезы чистые. Исключение составляет бактериальный конъюнктивит, при котором в слезах имеется гнойное отделяемое. | Спонтанное и почти беспрерывное (с гноем). |
| Зуд и жжение. | Являются характерными симптомами. | Не наблюдаются. |
| Локализация боли. | Боль локализуется по всему глазу, либо в его уголке. | Источником боли становится слезный мешочек, который располагается у носа. |
| Повышение температуры. | Отсутствует. | Температура тела повышается, если воспаление затрагивает кровеносные сосуды. |
| Распространение. | Поражает постепенно оба глаза. | Локализуется чаще всего на одном глазу. |
Что вызывает отёчность над глазами
Причин такого состояния может быть множество. В целом их можно разделить на три основные группы:
- Потеря эластичности кожных покровов. Эту причину можно назвать одной из главных. Обычно это называют старением организма, поскольку именно с годами способность кожи синтезировать коллаген уменьшается. Современный ритм жизни, когда люди подолгу сидят перед экраном монитора или гаджетами и перенапрягают глазные мышцы, только усиливает этот процесс. Кстати, некоторые люди имеют генетическую предрасположенность, хотя пенять только на неё нельзя.
- Скопление жидкости под кожей. Это именно то, что многие привычно называют отёком. Водянистые мешки обычно говорят о проблемах с почками. Если подобная отёчность случилась единожды, то, скорее всего, виной тому продукты за вечерним приёмом пищи. Скорее всего, за ужином человек съел слишком много солёной еды. Натрий задерживает воду в организме, и как следствие появляются отёки, причём в различных частях тела. Они более заметны на глазах, поскольку даже небольшие (буквально на миллиметр) сдвиги в сторону увеличения на ткани век очень заметны окружающим.
- Разросшаяся жировая ткань. Лишний вес появляется не только в области талии, бёдер и спины. Кожные покровы при переедании растут буквально на всем теле, в том числе и на веках. При похудении растянувшаяся кожа не может самостоятельно сократиться, появляется её переизбыток. Это и выглядит как нависшие веки, или мешки над глазами.
- Аллергия. Проявления аллергии наиболее часто затрагивают участки, где имеются слизистая (носовая полость, глаза). Так может проявляться классический поллиноз, который начинается в весеннее время. Но в случае если опухают только веки, есть вероятность появления аллергической реакции из-за применяемых человеком очищающих и косметических средств. Наконец, в качестве аллергена нельзя исключать и продукты питания, а также бытовые предметы, включая шерсть животных.
- Инфекция в глазу. Конъюнктивит, ячмень, блефарит и другие воспалительные заболевания глаз могут проявиться в разных частях органа зрения. При активизации патогенов в тканях верхнего века в ответ на воспаление организм обеспечивает усиленный приток простагландинов и лимфоцитов. В результате ткань века становится плотной, а оно само выглядит опухшим.
- ЛОР-заболевания. Воспалительные процессы в области носоглотки негативно влияют на окружающие ткани. Метаболизм в последних ухудшается, и у человека появляются мешки над глазами.
Немаловажное значение имеет образ жизни человека. В частности, распорядок дня (а точнее – время отхода ко сну) может иметь решающее значение. При регулярном нарушении рекомендуемых норм (ложиться спать не позднее 23 часов) красоту человека не спасёт даже молодость, и даже по утрам он будет выглядеть уставшим.
У некоторых женщин также подобное состояние появляется с регулярной периодичностью. Так, отёкшие веки могут являться следствием гормонального всплеска – во время (или в преддверии) менструации или в процессе менопаузы.
Диагностика
Диагноз «дакриоцистит» ставится после наружного осмотра, сбора анамнеза. Дальнейшее обследование включает:
- Проба Веста. В ноздрю со стороны, где расположен воспаленный слезный канал, вставляют тампон, а в глаз делают инстилляцию красящего раствора колларгола. Если с проходимостью все нормально, то в течение пары минут тампон покрасится. Если этого не случилось через 10 минут, проба Веста указывает на то, что слезный канал забит.
- Зондирование. Исследование выявляет поражение слезных канальцев.
- Бактериальный посев мазка из носослезного канала. Бактериальный анализ необходим для выявления инфекционного агента.
Лечение дакриоцистита у взрослых
Терапией занимается исключительно врач-офтальмолог. У взрослых вопрос, может ли пройти дакриоцистит сам по себе, отпадает в виду причин, спровоцировавших патологию. Этого не произойдет.
Медикаменты
Лечение острой и хронической форм различаются. Терапия проводится в стационаре. Самостоятельное лечение недопустимо, домашняя терапия может привести к ухудшению состояния.
Острый дакриоцистит устраняется антибиотиками. Препараты подбираются в зависимости от разновидности бактерий, вызвавших дакриоцистит. Обычно прописывают Тобрекс, Офтаквикс, Левомицетин, Ципрофлоксацин, Альбуцид.
Делают инстилляции антибактериальных капель. Это Гентамицин, Мирамистин. За веко закладывают антимикробные мази. При образовании абсцесса проводят его вскрытие и дренирование с последующим промыванием полости растворами антисептиков.
Иногда при лечении используют медицинские пиявки. Бывает, что гирудотерапия при дакриоцистите является единственным средством, которое помогает беременным женщинам. Ведь им запрещены многие препараты. В зависимости от особенностей протекания заболевания может потребоваться различное количество сеансов. Обычно требуется 3-4 сеанса.
Хирургическое вмешательство
Хронический дакриоцистит устраняют оперативным способом, в ходе которого врачи формируют новый проход между носовой полостью и слезным мешком. Благодаря этому обеспечивается нормальное дренирование жидкости по слезному каналу. В самых тяжелых случаях прибегают к удалению слезного мешочка.
Народная медицина
Лечение народными средствами должно использоваться только в качестве дополнения к основной терапии. Существует немало средств, которые помогут бороться с дакриоциститом.
- Сок каланхо.Он способствует удалению пробок из носослезного канала, благодаря местному раздражающему воздействию. Для приготовления сока в домашних условиях срезают свежие листья растения, промывают, сушат и убирают в холодильник на пару дней. Так достигается максимальный уровень концентрации в растении полезных веществ. Затем отжимают сок, используя блендер или соковыжималку, разводят наполовину физраствором. Сок капают в нос по 10 капель.
Когда стоит бить тревогу при опухании век?
Мешки под глазами по утрам становится причиной плохого настроения на весь день. Особенно, если накануне должно состояться важное мероприятие. Мы выглядим очень устало, и этот дефект не сможет скрыть никакой тональный крем.
Прежде чем начинать бороться с припухлостью век, нужно попытаться узнать первопричину возникновения. Может быть накануне у вас был сильный стресс или перевозбуждение? Или вы страдаете недосыпом?
Нервы, переживания — все это, рано или поздно, накладывает отпечаток на наш внешний вид. Кожа страдает от нехватки кислорода, нарушается кровообращение, поэтому она становится тонкой, дряблой, просвечиваются кровеносные сосуды и появляются синяки.
Кожа век очень тонкая и чувствительная. Ее нужно постоянно увлажнять и питать специальными гелями или кремами. Чем раньше вы начнете уход за этой областью, тем выше вероятность того, что первые морщинки придут не скоро.
Считается, что опухшее веко после сна — это один из самых безобидных видов этого недуга. Особенно, если это явление редкое.
Причины, по которым опухают веки
- Накануне вечером вы много плакали и испытывали сильный стресс;
- Выпили много алкоголя на вечеринке;
- На ночь выпили много воды, чая или кофе;
- Неправильное питание, из-за чего происходит истощение организма;
- Вредные привычки;
- Генетическая предрасположенность;
- Вы съели много острой или соленой пищи;
- Аллергия на косметику или ночной крем;
- Перманентный макияж;
- Укус насекомых;
- Заболевание глаз;
- Простуда.
Учеными было выявлено, что страдают таким недугом, чаще всего, женщины после 30 лет. Избыточная жидкость в верхнем веке также может скапливаться из-за нехватки жидкости. Вам нужно тщательно проанализировать свой рацион и вычислить ошибки, которые вы допускаете.
Если отечность верхнего века для вас — это редкость, при этом нет никаких изменений глазного яблока и неприятные ощущения (зуд, боль, резь), то в этом случае, бить тревогу не нужно.
При каких симптомах нужно срочно обращаться к врачу:
- Ушиб или травма — сопровождается слезотечением, краснотой, могут появляться гематомы. Глаза чешутся, ощущается резь, больно смотреть на свет. Глазное яблоко красного цвета и видны сосуды.
В этом случае необходима срочная помощь врача. Так как ушиб может сильно сказаться на здоровье! Берегите себя. Ведь даже один случайный ушиб глаза может повлечь за собой массу неприятных последствий!
- Аллергия — сопровождается чиханием, насморком, появляется сыпь и зуд. Аллергия может быть на что угодно: пыльцу, пыль, насекомых, косметическое средство, пищевые продукты. Следует принять антигистаминный препарат и обратиться к врачу.
- Заболевание глаз (ячмень, конъюнктивит, патология слезного канала, мейбомит) — болезненные ощущения, зуд, выделение гноя. Следует срочно обратиться к окулисту, который назначит вам специальные капли и мази.
- Болезни внутренних органов — к отеку приводит задержка жидкости. Если припухлость века — это регулярное явление, которое при этом никак не лечится в домашних условиях, то стоит обратиться к специалисту.
Заболевания, которые приводят к задержке жидкости в организме: гипертония, нарушение работы почек, заболевания сердечно сосудистой системы, вирусные инфекции, нарушения со стороны эндокринной системы.
- Беременность и период менструации — в период беременности организм женщины подвержен гормональным всплескам. В организме накапливается много лишней жидкости, на внутренние органы идет большая нагрузка, из-за этого могут быть проблемы с почками. Если вы заметили, что веки у вас постоянно опухшие, то стоит обязательно сходить к врачу!
В период менструации или ПМС идет большая выработка гормона эстрогена, он обладает способностью задерживать жидкость в организме. Если отеки глаз у вас происходят только в этот период, то бояться не стоит.
Дорогие читательницы, одной из главных проблем припухлости может служить косметика. Причем, как декоративная, так и ухаживающая.
Если вы злоупотребляете такими продуктами, как подводка, тушь, карандаш — то вы в зоне риска. Особенно, если косметика не очень качественная и, чего хуже, с истекшим сроком годности. Увы, такие случаи не редкость, поэтому мы напоминаем вам об этом!
Всегда смывайте косметику перед сном! Если вы заметили аллергические реакции, то стоит сразу же прекратить пользоваться средством и перейти на гипоаллергенную косметику.
Для снятия мейк-апа лучше всего использовать мицеллярную воду или гидрофильное масло. Забудьте про мыло! Оно очень сушит нежную кожу, это приводит к ее истощению и появлению ранних мимических морщинок. Берегите и любите себя, правильно ухаживайте за кожей — она вам скажет за это «спасибо»!
Особенности терапии у детей
Частой причиной дакриоцистита у детей становится пленочка, которая при первом крике младенца должна разрываться. Если разрыва не было, слезный канал остается запечатанным, развивается воспаление слезного мешка.
Родители часто интересуются, может ли дакриоцистит пройти самостоятельно у ребенка? Да. Иногда пленка разрывается не сразу, а через пару недель или даже месяцев, и непроходимость слезного канала самоустраняется.
Массаж слезного канала
Методике эффективного массажа родителей должен обучить педиатр. В технике нет ничего сложного. Нужно выполнять движения пальцем сверху вниз от уголка глаза и переносице (10 повторений) с небольшим надавливанием. Закончить сеанс нужно легкими вибрационными движениями в области слезных желез. Проводить специальный массаж необходимо на протяжении 14-21 дней.
Лучшие препараты
Массаж совмещают с применением следующих средств:
- Альбуцид. Глазные капли, которые хорошо уничтожают возбудителя дакриоцистита.
- Колларгол. Препарат капают по 4 раза в день до улучшения состояния.
- Сигницеф. Антибактериальный препарат, относящийся к группе фторхинолонов. При дакриоцистите детям, начиная с 9 лет, и взрослым рекомендовано проводить инстилляции по одной капле каждые 2 часа первые 3 суток. Затем по 4 раза в день на протяжении 5-14 суток (согласовывается с врачом).
- Фурацилин. Известный противомикробный препарат, раствором которого рекомендуется промывать глаза при дакриоцистите для устранения гноя.
- Тобрекс. Антибактериальный препарат, который применяют курсами, так как возникает привыкание и нужно, чтобы восстановилась чувствительность к нему.
- Витабакт. Витабакт при дакриоцистите применяют для промывания глаз. Судя по отзывам опытных мам, препарат слабенький и дает положительный результат в сочетании с Тобрексом или с Фуциталмиком. Применяют дважды в сутки курсом 10 дней.
Гомеопатия
Многие народные целители, утверждают, что знают, как вылечить дакриоцистит гомеопатическими препаратами.
При дакриоцистите гомеопаты рекомендуют следующие средства:
- Аргентум нитрикум 30. 7 шариков растворяют в 1/3 стакана воды. Дают по чайной ложке 7 раз в день.
- Пульсатилла 6. Гранулу растворяют в 1/3 стакана воды и дают раствор по чайной ложечке ребенку каждые 2 часа на протяжении 2 дней.
- Силицея 6. Это гомеопатическое средство чередуют с Пульсатиллой 6, проводя аналогичную терапию каждые 2 часа до улучшения состояния.
- Аргентум нитрикум 12. Одну гранулу средства растворяют в десертной ложке воды и дают ребенку однократно.
Как избавиться: методы лечения
Предпочтительным методом, чтобы избавиться от малярных мешков являются косметологические процедуры.
Стоит отметить! Одна из них – термолифтинг. При таком методе выполняется лазерная обработка подкожной жировой ткани лазером без вскрытия наружного слоя эпителия.
Это приводит к уменьшению объема жировых отложений и более плотному прилеганию кожи к скулам, в результате чего мешки визуально уменьшаются, а кожа – разглаживается.
Более распространенной процедурой при такой проблеме является лимфодренажный массаж.
Делать его можно и в домашних условиях, но для большей эффективности такую процедуру рекомендуется выполнять в косметологическом салоне.
Цель массажа – усилить отток лимфатической жидкости, которая скапливается в малярных мешках.
Выполнение процедуры специалистом требуется по причине того, что необходимо иметь представление о путях циркуляции лимфы: требуется стимуляция именно этих участков.
Пластические операции
Особенность малярных мешков в том, что устранить их неинвазивными методами и тем более – путем маскировки практически невозможно.
При выраженных отложениях эффективным будет только вмешательство пластического хирурга.
Имейте в виду! Современная медицина предлагает три варианта таких операций:
- Заполнение нососкульной борозды. Применяется при небольших мешках для выравнивания рельефа путем введения в область малярных мешков филеров (синтетических имплантов), тканей пациента или жира. Очевидно, что при отсутствии обвисания кожи и больших отечностях такое вмешательство не подходит.
- Чек-лифтинг. Это комбинация блефаропластики и подтяжки кожи. Операция занимает не более получаса под общей анестезией, а на реабилитацию уходит до одного месяца. Но результат в большинстве случаев положительный, и помимо устранения малярных мешков такой способ способствует омоложению кожи лица.
- Липосакция. Это самый действенный метод, при котором из-под кожи удаляется жир и соединительная ткань, способствующая задержке в этой области излишков жидкости и формированию отложений. Метод дает быстрый результат, но такую процедуру необходимо повторять раз в несколько лет, так как с возрастом отложения в области скул все равно будут образовываться.
Каждая операция имеет противопоказания, которые необходимо предварительно выявить.
Вид операции зависит от особенностей строения кожи и подкожных тканей пациента и в каждом конкретном случае определяется индивидуально.
Инъекции
Следует знать! Инъекции лучше применять на начальной стадии образования малярных мешков.
Для этого чаще всего используют препарат дипроспан – гормональное средство, разрушающее жировые образования.
Препарат имеет противопоказания и с осторожностью применяется у пожилых пациентов и у людей с тонкой кожей.
Опасность дипроспана заключается еще и в том, что при нарушении дозировки средство начинает действовать не как корректор, а способствует необратимым структурным изменениям подкожных тканей.
В результате этого получается обратный ожидаемому результат.
Альтернативным видом инъекций являются уколы дермахила.
Это уже не гормональный препарат, а состав с включением синтетических пептидов, идентичных натуральным веществам, вырабатываемых эпителием.
Такое средство способствует разглаживанию кожи и уменьшению мешков за счет нормализации работы естественных механизмов регенерации.
Гимнастика
Будьте в курсе! Гимнастика не поможет избавиться от малярных мешков, но она способствует замедлению их прогрессирования и тонизирует кожу.
Для этого необходимо выполнять следующие упражнения:
- Глаза пять-шесть раз необходимо крепко зажмурить и открыть. При открытых глазах необходимо на несколько секунд фиксировать взгляд на выбранной заранее точке или объекте, находящихся на расстоянии 1-2 метра от глаз.
- В положении стоя взгляд переводится максимально в одну сторону, фиксируется в таком положении на пять секунд, а затем точно также отводится до упора в другую сторону. Повторить 4-5 раз.
- Нужно встать у окна и в течение десяти секунд быстро и максимально часто моргать, сильно не зажмуривая глаза. После этого необходимо прикрыть глаза на несколько секунд для отдыха и открыв их посмотреть на удаленный предмет за окном, сфокусировав на нем взгляд.
- В завершение комплекса упражнений следует повращать глазами в разных направлениях. Затем стоит несколько раз перевести взгляд до максимального положения из стороны в стороны и сверху вниз (сначала в одном, затем – в другом направлении).
Гимнастику рекомендуется выполнять от трех раз в день и чаще.
Важно! Весь комплекс занимает не более пяти минут, поэтому по возможности следует делать такие упражнения в любое свободное время.
Народные средства
В качестве дополнительных средств при малярных мешках можно воспользоваться такими рецептами:
- Свежий огурец средних размеров вместе с кожурой натирают на мелкой терке и разделив полученную массу на две части, заворачивают каждую в отдельный кусок марли в 2-3 слоя. Раз в день такие компрессы накладываются на полчаса на проблемные области.
- Картофель, отваренный «в мундире» очищается и разминается в пюре, которому дают немного остыть. Он должен быть достаточно горячим, но не обжигать кожу. Такое пюре так же заворачивают в марлю и накладывают с утра и перед сном на скулы на 20 минут. После такой процедуры лицо можно протереть кубиками льда для усиления тонизирующего эффекта.
- Из любой натуральной ткани необходимо сшить два мешочка размером со спичечный коробок. В такие мешки помещают по чайной ложке морской соли, которую можно приобрести в аптеках. Обычная пищевая соль не подходит из-за низкой концентрации в ней необходимых веществ. Мешочки используют в качестве компрессов, но перед тем, как их прикладывать к коже, необходимо на несколько секунд опустить их в теплую воду. Процедура выполняется раз в день и не дольше 5 минут.
- Самый простой способ – накладывание на область образования мешков взбитого сырого яичного белка. Его накладывают раз в день на полчаса.
Обратите внимание! Такие методы не способствуют устранению малярных мешков, но могут помочь замедлить их развитие или предотвратить появление.
В таких случаях средства народной медицины могут служить дополнительным, а не основным методом лечения.
Прогноз, осложнения, профилактика
Дакриоцистит не часто диагностируется в офтальмологической практике (всего 5-7 %). Но несмотря на свою редкость, заболевание таит в себе немало рисков для здоровья пациента. Дакриоцистит не является смертельным диагнозом. Его исход и прогноз для дальнейшей жизни пациента благоприятный.
Иногда развиваются осложнения:
В таком случае имеется риск получения инвалидности пациентом. К профилактическим мерам относят своевременное обследование и лечение ЛОР органов, обращение к врачу при получении черепных и глазных травм.
Видео о болезни
Посмотрите выпуск программы “Жить здорово” с Еленой Малышевой, посвященный симптомам и лечению дакриоцистита.
Автор статьи: Бахарева Елена Сергеевна, специалист для сайта glazalik.ru Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Железы слёзной системы выполняют ряд функций, предупреждающих развитие многих заболеваний органов зрения. Вырабатываемый секрет нужен для увлажнения слизистых оболочек носа и глаз, дезинфицирования, питания роговицы, промывания попавших под веки микроорганизмов и посторонних предметов. Нарушение этих функций (в т.ч. связанном с воспалением слёзного мешка) чревато временным или хроническим снижением зрения, поэтому требует незамедлительной консультации офтальмолога и лечения.
Отекают веки над глазами: как лечить народными сретсвами
Отек век, который также называют «опухшими глазами», возникает по разным причинам. Существует множество способов, которые помогут устранить этот симптом в домашних условиях. Если припухлость не исчезает и сопровождается другими признаками, следует проконсультироваться с врачом во избежание развития серьезного офтальмологического заболевания. Необходимо также строго соблюдать дозировку препаратов, чтобы не допустить возникновения побочных эффектов.
- 1. Неопасные причины отечности век
- 2. Коренные причины
- 3. Народные средства для лечения
Причины развития воспаления слезного мешка или дакриоцистита
Причинами дакриоцистита у детей могут быть:
- «свинка» (острый паротит);
- скарлатина;
- острые респираторные и инфекционные заболевания;
- грипп;
- воспаление лёгких;
- опухоли;
- неврозы.
- предшествующие переломы орбиты и носа;
- травмы глазного яблока;
- повреждения слёзных каналов;
- засорения глаза.
Способствующими факторами у лиц взрослого возраста являются:
- туберкулёз;
- нарушения метаболизма;
- сахарный диабет;
- слабый иммунитет;
- работа с химическими препаратами.
Инструкция капель для глаз Визомитин представлена здесь.
Дакриоцистит может перетечь в хроническую форму при сифилисе, систематических патологиях соединительной ткани, Синдроме Шегрена.
Симптомы при заболеваниях глазницы
Смещение глазного яблока относительно нормального расположения в глазнице: экзофтальм, энофтальм, смещение кверху, книзу – встречается при травмах, воспалительных заболеваниях, опухолях, изменениях кровеносных сосудов в глазнице, а также эндокринной офтальмопатии.
Нарушение подвижности глазного яблока в определенных направлениях – наблюдается при тех же состояниях, что и предыдущие нарушения. Отек век, покраснение кожи век, экзофтальм наблюдается при воспалительных заболеваниях глазницы.
Снижение зрения, вплоть до слепоты – возможно при воспалительных, онкологических заболеваниях глазницы, травмах и эндокринной офтальмопатии, возникает при повреждении зрительного нерва.
Симптомы заболевания
Различают хроническую и острую форму патологии. Хроническая – разделяется по типам, в зависимости от вида нарушений слёзной железы:
- аплазии (слёзная железа отсутствует);
- гипоплазии (не сформирована полностью);
- гипертрофия (увеличена в размерах).
Симптомы патологии при этом несколько различны. Клиническая картина при хроническом типе протекания проявляется в:
- учащённом слезотечение;
- жаре;
- выделениях из новообразования слизистого и гнойного экссудата;
- отёке конъюнктивы и слёзного мешка;
- болезненных ощущениях;
- сужении глазной щели.
В острой форме выражается ярче:
- резко краснеет кожа, прилегающая к слёзному мешку;
- появляется опухлость, вызывающая боль при касании;
- глазные щели полностью или практически полностью смыкаются;
Признаки воспаления роговицы и способы его устранения – вирусный кератит глаза.
При остром дакриоцистите возможны лихорадка, общая слабость, озноб, боль в глазах, образование свищей.
Симптомы и лечение вирусного конъюнктивита у взрослых описаны в статье.
Лечение и возможные последствия
Схема лечения у взрослых и детей ведется примерно одинаково, но в педиатрии действуют свои методы воздействия на очаг воспаления с учетом того, что ребенок сам спокойно сидеть не станет и может сильно дергаться из-за боли. Такие факторы способны существенно повлиять на состояние системы слезоотведения и создать условия для образования свищей и других осложнений. Поэтому терапия воспаления слезного мешка у взрослых лечится своими способами, а у детей – несколько иными методами.
У взрослых
Стоит оговорить, что лечение дакриоцистита должно вестись в стационарных условиях, так как есть риски для жизни человека из-за развития сепсиса. Больному назначаются следующие типы препаратов:
- Противовоспалительные гормональные и негормональные;
- Антибиотики;
- Общеукрепляющие.
Узнайте, какие стоит применять антибиотик при конъюнктивите тут.
На видео – лечение у взрослых:
Диагностика
Постановкой диагноза должен заниматься офтальмолог на основании визуального осмотра, прощупывании воспалённого слёзного мешка и изучения проходимости слёзных путей при помощи канальцевой пробы (Веста). Последняя процедура основывается на введении в нос тампона при одновременном закапывании раствора колларгола в глаз.
При хорошей проходимости пигмент окрашивает тампон за 60-120 секунд, при затруднительной – в течение 5-10 минут. Не окрашенный по прошествии 10 минут тампон указывает на закупорку слёзных путей.
Детям могут делать пассивную слёзно-носовую пробу.
А вот распознать симптомы височного артериита и начать лечение поможет статья.
Кроме зондирования слёзных каналов диагностика включает:
- микроскопию живого глаза;
- флюоресцеиновую инстилляционную пробу;
- бакпосев.
Эффективная противомикробная терапия – оригинал и аналоги глазных капель Витабакт.
Как проводится диагностика
Если уже длительное время беспокоит припухлость верхнего века, следует обратиться к офтальмологу. Иногда причина такого явления очевидна: после укуса насекомого остается точечный след, следы травмы также сложно не заметить, тем более что обычно пациент сам знает, происходило ли что-то с ним, и может сообщить об этом врачу. Во всех остальных случаях потребуется ряд исследований для постановки точного диагноза.
К каким диагностическим процедурам стоит приготовиться:
- Внешний осмотр. Оценивается размер отека, цвет кожи, плотность, наличие или отсутствие сыпи, зуда, жжения, открывается глаз или нет.
- Инструментальное обследование. Стандартно проводится биомикроскопия – исследование глазного яблока под микроскопом на предмет воспалительного процесса. При необходимости врач проведет дополнительные процедуры: тонографию, гоноскопию, пахиметрию и пр.
- Лабораторные исследования крови. Потребуется развернутый биохимический анализ.
- Пробы на аллергию.
- УЗИ и электрокардиограмма.
Чтобы не гадать, что именно стало причиной аллергии, следует пройти несложное тестирование, сразу же выявляющее реакцию на потенциальные аллергены
Необязательно, чтобы назначены были все они. Но если врач выписал направление на консультацию к тому или иному узкому специалисту или на дополнительные анализы, игнорировать это нельзя, даже если кажется, что в таких мероприятиях нет необходимости. Многие пациенты приходят к врачу с опухшим глазом и просят просто выписать капли и таблетки, чтобы «все прошло». Но иногда такой симптом – признак серьезного заболевания внутреннего органа, устранять его бессмысленно, пока не будет излечено основное заболевание. А чтобы установить точно, какое именно, и подобрать правильное, эффективное лечение, потребуется пройти обследование.
Лечение
Подход к устранению проблемы зависит от возрастных особенностей пациента.
У новорожденных
Лечение дакриоцистита у новорожденных осуществляется поэтапно:
- Массаж при дакриоцистите новорожденных (с разумным усилием совершая 6-10 движений вертикальных движений после каждого кормления).
- Туалет глаз посредством промывания раствором фурацилина (1 таблетка на 200 мл горячей воды). Глазную щель обрабатывают ватным тампоном, смоченным в растворе, двигаясь от височной кости к ному. Завершающий этап – применением антибиотика (левомицитин 0.25%).
Простой способ профилактики любого недуга – витаминные глазные капли.
В единичных случаях консервативное лечение может не приносить положительного результата, тогда под местной анестезией в слёзный канал вводится специальный зонд, и пути промываются антисептическим раствором. Процедура безопасна, но требует предварительной подготовки (общего анализа крови, заключение педиатра).
Инструкцию мази для глаз Витапос смотрите по ссылке.
У детей
Острую форму воспаления у детей старшего возраста лечат в условиях стационара. Детям назначают поливитамины и УВЧ-терапия до наблюдения симптомов флюктуации, позже –гнойное воспаление вскрывают и ставят дренажи с 10% раствором хлорида натрия. Следующие 3-7 дней место вскрытия обрабатывают антисептиками, и смазывают заживляющими мазями. Параллельно проводят массажи.
До 10 суток пользуются противомикробными препаратами (Гентамицин, Левомицетин, Ципромед и пр.), антибактериальными мазями, антибиотиками:
- Оксациллин;
- Гентамицин.
- Цефотаксим;
- Котримоксазол.
- Уротропин;
- Растворы гемодеза, глюкозы 5%, аскорбиновой кислоты, хлорида кальция 10%.
Положительные тенденции от лечения должны наступить в течение 7-14 суток, иначе слёзные пути пассивно промывают раствором фурацилина в соотношении 1:5000.
Если не наблюдается процесс выздоровления, проводят манипуляцию посредством зонда Боумена под местным наркозом (для пациентов младше 5 месяцев) или под общим (для всех остальных).
Операция
Детям старше 1 года допустимо делать баллонную дакриоцитопластику. Операция заключается во введении через уголок глаза в слёзно-носовой канал тонкого проводника с заполненным жидкостью баллоном малого размера. В месте закупорки канала под давлением баллон расширяется, прочищая его. Инфицирование предупреждают закапыванием глаз назначенными врачом каплями и антибиотическими препаратами.
Для недопущения образования гнойной язвы роговицы при дакриоцистите запрещено прикасаться к роговице. Табу распространяется на любые офтальмологические манипуляции – УЗИ глаза, ношение контактных средств коррекции зрения, тонометрию и пр.
Чем лечить воспаление роговицы глаза узнайте тут.
Мешки над глазами
Причины мешков над глазами
И конечно, немаловажное значение имеет такой фактор, как образ жизни. Неправильный график сна, сидячая работа, отсутствие ухода за кожей области глаз, постоянные нервные нагрузки и нерациональное питание приводят к такой проблеме. Выпитая в большом количестве вечером жидкость наутро проявляется мешками. Возможна даже отёчность лица и нижних конечностей. Однако под глазами такое проявление проходит через пару часов.
Мешки над глазами могут проявляться также как следствие и других провоцирующих факторов:
Лечение
Если же сбои в организме не обнаружены, то необходимо заняться существенными перестройками образа жизни. Для этого помощь окажут некоторые советы и рекомендации:
Полноценный сон и умеренные, но постоянные физические нагрузки в сочетании с правильным питанием являются первичными условиями для избавления от образования мешков над глазами.
Применение средств народной медицины оказывает хорошую помощь в снятии отёков над глазами. Среди них выделяется сырой картофель, который применяется как в качестве компрессов после выдавливания сока, так и путём прикладывания нарезанных кусочков к верхним векам.
Сок петрушки. Это ещё одно эффективное средство, приготовленное из зелени растения. В этот сок можно добавить при желании пару капель оливкового масла.
Лёд. Протирание век по утрам витаминными кубиками способствует быстрому спаданию мешков над глазами. Лёд можно приготовить из отвара ромашки или сока петрушки.
Свежий огурец. Ещё одно средство быстрого устранения отёчности. Огурец возможно использовать в качестве компрессов или прикладывая к глазам нарезанные кружки.
Чайная заварка. Пропитанные таким средством ватные кружки прикладываются к верхним векам. Возможно использование пакетиков.
Профилактика
Профилактические меры предусматривают систематический осмотр у офтальмолога и отоларинголога, соблюдение гигиены глаз. В случае выполнения рекомендаций, вероятность воспаления минимальна, а лечебный процесс проходит без осложнений.
Воспаление слёзного мешочка – распространённый болезненный процесс, встречающийся у людей любого возраста. Требует незамедлительной диагностики и квалифицированного лечения, в противном случае может иметь фатальные последствия, вплоть до воспаления или абсцесса мозга, гнойного энцефалита и других схожих осложнений.
Видео
Данное видео расскажет Вам как бороться с воспалением слезного мешка.
Представленный материал носит информационный характер, и не может рассматриваться в качестве основы для самостоятельной постановки диагноза. Перед началом лечения обязательна консультация специалиста. В других наших статьях вы можете ознакомится с причинами синдрома Фукса.
Выделения из глаз у ребенка при простуде: причины, почему гноятся глаза при ОРВИ и после сна
Воспаление верхнего века: причины и лечение у детей и взрослых
Капли в глаза для новорожденных: какие лучше применять с рождения
У новорожденного гноится глазик – что делать, причины и лечение
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Веки — подвижные складки из кожи, защищающие наши глаза от пересыхания, пыли, яркого света и других негативных факторов окружающего мира.
Сверху веки покрыты тонкой и нежной кожей, пронизанной большим количеством кровеносных сосудов.
Под кожей находится мышечная ткань, позволяющая легко открывать и закрывать глаза.
В глубине века расположены мейбомиевы железы, вырабатывающие жидкий секрет для поддержания увлажненности наших глаз и улучшения соприкосновения век и глазной поверхности.
Слизистую оболочку глаза выстилает конъюнктива со слезными железами, способствующая дополнительному увлажнению глазного яблока и защите от инфекций.
Воспаление каждого из органов, составляющих веко, вызывает развитие ряда характерных заболеваний.
Как называется кожа над глазом
Ключ к хорошему результату при выполнении лицевых гимнастик и массажей — точное знание анатомии лица.
Борьба со старением для женщины обычно начинается с кожи вокруг глаз, так как именно здесь появляются первые возрастные проблемы: кожа теряет свежесть, появляются припухлости и мелкие морщинки.
И неудивительно: в области глаз слой эпидермиса очень тонкий — всего лишь полмиллиметра. Кроме того, вокруг глаз почти нет сальных желез, «мягкой прокладки» из подкожной жировой клетчатки и очень мало мускулов, поддерживающих ее упругость. Коллагеновые волокна («арматура» кожи) располагаются здесь в виде сетки, поэтому кожа век легко растяжима. А из-за рыхлости подкожной клетчатки еще и склонна к отекам. Вдобавок она постоянно находится в движении: глаза мигают, щурятся, «улыбаются». В результате кожа вокруг глаз подвергается особенной нагрузке. Поэтому начнём разбираться со строением лица именно с этой области
Веки и периорбитальная область представляют собой единый комплекс, состоящий из множества анатомических структур которые подвергаются изменениям в ходе хирургической манипуляции
| 1 — Складка верхнего века 2 — Борозда верхнего века 3 — Внутренний кантус 4 — Носослезная борозда 5 — Разделение веко-щека | 6 — Складка нижнего века 7 — Горизонтальная ось глаза 8 — Боковой кантус 9 — Верхнее веко |
Кожа век — самая тонкая на теле. Толщина кожи век менее миллиметра.
В отличие от других анатомических областей, где под кожей лежит жировая клетчатка, прямо под кожей век лежит плоская круговая мышца глаза, которая условно делится на три части: внутреннюю, срединную и наружную. Внутренняя часть круговой мышцы глаза находится над хрящевыми пластинками верхнего и нижнего век, срединная над внутриорбитальным жиром, наружная находится над костями орбиты и вплетается вверху в мышцы лба, а внизу — в поверхностную мышечно-фасциальную систему лица (SMAS). Круговая мышца глаза защищает глазное яблоко, осуществляет моргание, несет функцию «слезного насоса».
| 1 — Лобная мышца 2 — Наружная часть круговой мышцы глаза 3 — Срединная часть круговой мышцы глаза 4 — Внутренняя круговой мышцы глаза 5 — Внутренний кантус 6 — Носовая мышца, 7 — Мышцы поднимающие верхнюю губу | 8 — Мышцы поднимающие верхнюю губу 9 — Мышца опускающая перегородку носа 10 — Большая скуловая мышца 11 — Малая скуловая мышца 12 — Подглазничный нерв 13 — Наружный кантус |
Опорно-связочный аппарат век осуществляет опорную функцию и представлен тонкими полосками хряща — тарзальными пластинками, боковыми кантальными сухожилиями и многочисленными дополнительными связками. Верхняя тарзальная пластинка расположена на нижнем краю верхнего века под круговой мышцей глаза, и имеет обычно 30 мм в длину и 10 мм в ширину, она прочно соединяется с внутренней частью круговой мышцы глаза, апоневрозом мышцы поднимающей верхнее веко, мышцей Мюллера и конъюнктивой. Нижняя тарзальная пластинка расположена на верхнем краю нижнего века, обычно имеет 28 мм в длину и 4 мм в ширину, к ней прикрепляется круговая мышца, капсулопальпебральная фасция и конъюнктива. Боковые кантальные сухожилия расположены под круговой мышцей глаза и прочно с ней связаны. Они соединяют тарзальные пластинки с костными краями орбиты.
| 1 — Мышца Мюллера 2 — Внутренний кантус 3 — Слезный мешочек 4 — Связки | 5 — Нижняя тарзальная мышца 6 — Связка Локвуда 7 — Наружный кантус |
Под круговой мышцей также лежит глазничная перегородка — тонкая, но очень прочная мембрана, она одним краем вплетается в надкостницу костей окружающих глазное яблоко, другим краем вплетается в кожу век. Глазничная перегородка удерживает внутриобитальный жир внутри орбиты.
| 1 — Глазничная перегородка 2 — Внутренний кантус 3 — Внутриорбитальный жир — центральная порция 4 — Связки | 5 — Внутриорбитальный жир — наружная порция 6 — Наружный кантус 7 — Слезная железа |
Под глазничной перегородкой находится внутриорбитальный жир, который выполняет функцию амортизатора и со всех сторон окружает глазное яблоко. Порции верхнего и нижнего внутриорбитального жира делятся на внутреннюю, центральную и наружную. Рядом с верхней наружной порцией находится слезная железа.
| 1 — Внутриорбитальный жир — центральная порция 2 — Разделяющая перегородка 3 — Внутриорбитальный жир — внутренняя порция 4 — Внутренний кантус 5 — Внутриорбитальный жир — внутренняя порция | 6 — Внутриорбитальный жир — центральная порция 7 — Связки 8 — Внутриорбитальный жир — наружная порция 9 — Наружный кантус 10 — Внутриорбитальный жир — наружная порция 11 — Слезная железа |
Мышца, поднимающая верхнее веко — открывает глаз и находится в верхнем веке под подушкой жира. Эта мышца прикреплена к верхнему тарзальному хрящу. Кожа верхнего века обычно прикреплена к мышце, поднимающей верхнее веко. В месте прикрепления кожи к этой мышце при открытом глазе образуется складка на верхнем веке. Эта супраорбитальная складка у разных людей очень разная. У выходцев из Азии, например, она выражена слабо или ее вовсе нет у европейцев же, она выражена хорошо.
| 1 — Мышца Мюллера, 2 — Мышца поднимающая верхнее веко 3 — Верхняя прямая мышца 4 — Нижняя прямая мышца 5 — Нижняя косая мышца 6 — Кости глазницы 7 — Край глазницы 8 — SOOF — подглазничный жир 9 — Глазничная связка 10 — Глазничная перегородка 11 — Внутриорбитальный жир 12 — Капсулопальпебральная фасция | 13 — Нижняя претарзальная мышца 14 — Нижняя тарзальная пластинка 15 — Верхняя претарзальная мышца 16 — Верхняя тарзальная пластинка 17 — Конъюнктива 18 — Связки 19 — Мышца, поднимающая верхнее веко 20 — Глазничная перегородка 21 — Внутриорбитальный жир 22 — Бровь 23 — Бровный жир 24 — Кости глазницы |
За этими структурами находится само глазное яблоко, которое кровоснабжается и иннервируется через заднюю часть глазницы. Мышцы, которые двигают глаз, прикреплены одним концом к глазному яблоку и лежат на его поверхности, а другим прикреплены к костям орбиты. Нервы, управляющие мышцами, являются маленькими веточками лицевого нерва и входят в круговую мышцу глаза, со всех сторон с ее наружных краев.
Анатомические структуры нижнего века и средней зоны лица тесно связаны между собой, а изменения в анатомии средней зоны влияют на внешний вид нижнего века. В дополнение к порциям периорбитального жира, два дополнительных слоя жировой ткани существуют в средней зоне лица.
Почему происходят отеки века?
Способность кожи к растяжению, рыхлая структура и большое количество кровеносных сосудов приводят к тому, что в области глаз быстро накапливается жидкость.
Существуют различные причины появления отека век, но по симптомам можно понять, что спровоцировало задержку жидкости в организме.
Если отек века двухсторонний, сочетается с другими отеками тела, а кожа на веках бледная и холодная на ощупь, это указывает на почечную или сердечную недостаточность, а также выраженную анемию.
Отек века возникает также при травмах головы, ангионевротическом отеке.
Многие воспалительные заболевания глаз, например, нижеследующие, также сопровождаются отеком век:
- ячмень, абсцесс, блефарит, контактный дерматит и другие воспаления век;
- болезни околоносовых пазух;
- острый гнойный, псевдо — и мембранозный конъюнктивиты;
- флегмона, острый дакриоцистит и другие заболевания слезного мешка;
- эднофтальмит, иридоциклит и другая патология глазного яблока.
Отеку век (чаще всего одностороннему) присущи покраснение кожи, болезненность при пальпации и местное повышение температуры.
На какие симптомы обратить внимание
Отечность над глазами может быть разной. По внешним проявлениям можно с большой достоверностью поставить предварительный диагноз, что же спровоцировало ее возникновение. Обратить внимание следует на такие симптомы:
- болезненность или безболезненность – если речь идет о заболеваниях со стороны офтальмологии, скорее всего, глаз болит. Отеки, вызванные нарушением в работе почек, к примеру, обычно не доставляют физического дискомфорта;
- зуд и жжение – чаще всего свидетельствует об инфекции глаза, аллергии или реакции на укус насекомого;
- когда отекает глаз, утром или вечером, иногда или постоянно – выше уже говорилось о том, что причины утренней отечности в большинстве случаев физиологические, отеки к вечеру свидетельствуют о каких-либо внутренних нарушениях;
- отекает только один глаз или оба – офтальмологические инфекции обычно поражают сначала один орган зрения, затем инфекция переходит на другой;
- опухает только веко или другие части лица тоже, есть ли сыпь, покраснение или посинение, уплотнения – все эти дополнительные симптомы характерны для различных патологий, аллергии, воспаления, травмы головы и т. д.
Важно понимать, что самодиагностика в данном случае исключена. Даже если вы после тщательного осмотра и оценки обнаруженных симптомов смогли предположительно определить у себя блефарит, аллергию или другое заболевание глаз, окончательный диагноз ставит только врач после осмотра и опроса. Он же назначает необходимое лечение.
Причины, вызывающие воспаление век
Воспаление век может быть вызвано следущими причинами:
- патологическая деятельность клещей, обитающих в коже (нередкое явление при ослаблении иммунитета);
- аллергические реакции на некоторые виды лекарств, пыльцу растений, продукты питания;
- вирусные и микробные инфекции в организме;
- химические, термические и механические травмы глаз;
- нарушение работы сердечно-сосудистой и нервной систем;
- эндокринные и гормональные сбои.
Причины появления отеков над глазами
Отеки над глазами не пройдут и не помогут никакие косметологи, пока не будет выявлена и устранена причина возникновения отечности.
Отеки в организме человека не считаются нормой #8212; следовательно, это нарушение его нормального функционирования или признак болезни. Причины могут быть самые разные, от недосыпания до воспаления лобных пазух.
Отек и гиперемия (покраснение) век является широко распространенной патологией, причины же, почему отекает лицо или глаза, можно условно разделить на несколько групп:
- воспалительные и инфекционные процессы;
- аллергическая реакция;
- невоспалительная природа отека;
- последствия полученной травмы;
- особенности наследственного строения;
- нездоровый образ жизни.
Виды заболеваний кожи вокруг глаз и век
Среди огромного количества заболеваний, вызванных воспалением век, можно выделить несколько наиболее распространенных групп:
- бактериальные поражения кожи век (абсцесс века, флегмона);
- воспалительные заболевания желез и краев век (блефарит, ячмень, халязион, мейбомиит, демодекоз);
- нарушения формы и положения век (заворот век, выворот, птоз, лагофтальм);
- аллергические заболевания (экзема, дерматит, ангионевротический отек);
- аномалии развития век и опухоли (колобома, папиллома, липома, невус).
Бактериальные поражения кожи век
Абсцесс века
Абсцесс — воспаление и покраснение века с образованием полости, заполненной гноем. Часто абсцесс появляется после инфицированного ранения века.
Причины появления абсцесса века:
- язвенные блефариты;
- фурункулы;
- ячмень;
- гнойные процессы в придаточных носовых пазухах и орбите глаза.
Иногда абсцесс вскрывается самостоятельно, и воспаление стихает. Но в большинстве случаев в месте воспаления появляется незаживающий свищ.
Лечение абсцесса — санация век и вскрытие гнойного образования на веках с обязательным применением антибиотиков и сульфаниламидов.
Флегмона
Флегмона — обширное воспаление тканей века, возникающее на фоне недолеченного ячменя. Характеризуется повышением температуры, головной болью, появлением сильного отека века и покраснением кожи.
Лечится антибактериальными средствами, антигистаминными препаратами.
Воспалительные заболевания желез и краев век
Блефарит
Блефарит — воспаление век, при котором на коже появляется покраснение, жжение, зуд и боль.
Различают следующие виды блефарита: аллергический, мейбомиевый, демодекозный, инфекционный, чешуйчатый. Более подробно о блефарите рассказывается здесь.
Ячмень
Ячмень — острое, инфекционное воспаление век, возникшее в результате попадания возбудителей в фолликул ресничного волоска или сальную железу века. Визуально ячмень похож на небольшой узелок на веке.
О том, как правильно лечить ячмень, вы можете прочитать на этой странице.
Мейбомиит и халязион
Мейбомиит и халязион — заболевания, связанные с появлением патологического процесса в мейбомиевых железах.
Мейбомиит появляется при засорении протока сальной железы века. Характеризуется острым течением болезни.
Халязион — хроническая форма мейбомиита. Если халязион долго не лечить, он превращается в кисту века. Иногда в диагностических целях необходимо сделать пункцию кисты века, чтобы выявить характер новообразования.
Причины появления мешков под глазами
Мешки — это накопившаяся жидкость под ослабленной кожей глаз. Понять, как не только предотвратить их образование, но и распрощаться навсегда, поможет определение причины, из-за которой они образовались.
Причин может быть несколько, и самыми банальными из них являются усталость и регулярные недосыпы.
Также могут свидетельствовать данного рода проблемы о том, что у их обладательницы серьезные неприятности со здоровьем. В таком случае лучше поскорее пройти медицинское обследование.
Проблемы с весом, также могут служить толчком к образованию мешков. Ведь если жира скапливается достаточно много, тонкая кожица возле глаз просто не способна удерживать такой вес, и поэтому она прогибается превращаясь в мешочек.
Наследственность тоже играет свою роль в образовании злосчастных образований под глазами. Анатомическая особенность или недобрая шутка природы вполне могут быть причиной появления такого неэстетического заболевания.
В таком случае народная медицина будет бессильна, а для решения проблемы необходимо обратиться к пластической хирургии и провести процедуру блефаропластики.
Если проблем с генетикой у вас не наблюдается, а причина кроется в вышеописанных факторах, убрать мешки под глазами не составит огромного труда.
Регулярное выполнение упражнений, массаж и всевозможные способы применения народной панацеи выполнят свою работу и порадуют вас результатом!
Одним из немногих наиболее эффективных массажных воздействий является на первый взгляд банальное постукивание подушечками пальцев по векам. Главное, не забывать о нежности кожи возле глаз.
Соответственно и массажные движения необходимо проделывать бережно. Не повредите кожу, остерегайтесь растяжек. Для начала тщательно очистите веки от косметики и загрязнений.
Нанесите увлажняющий крем на глазную кожу и бережно постукивайте пальчиками. Делать это нужно как бы вбивая крем от внешних уголков к внутренним зонам глаз. Ежедневно выполняя такой массаж, вы заметите, как улучшиться состояние ваших век.
Упражнения с целью избавления от подглазных мешков хороши. Прежде всего тем, что помогут сохранить ваше зрение:
1) Ровно держите голову и поднимайте глаза вверх, а потом опускайте вниз. Посмотрите влево, а затем в другую сторону, не вращая головой. Повторите упражнения десять раз, после чего закройте глаза и максимально расслабьтесь.
2) Зажмурьтесь настолько сильно, насколько это возможно, а потом резко и максимально широко откройте глаза. Потом снова зажмурьтесь и снова максимально откройте их. Повторяйте десять раз подряд, после чего отдохните.
3) Быстро поморгайте глазами в течение десяти-пятнадцати секунд, закройте их и дайте возможность отдыха. Выполняйте упражнение в два-три подхода.
Кроме упражнений и массажа, на помощь приходит народная медицина, которая иногда не уступает даже новомодным салонным процедурам. Поэтому рецепты из «бабушкиного сундука» стоит рассмотреть и принять на вооружение всем.
Лечение заболеваний кожи вокруг век
При появлении подозрительного воспаления в области век, его покраснении, болезненности необходимо обратиться к офтальмологу. После обследования врач поставит точный диагноз и объяснит, что делать при отеке века и других симптомах, назначит адекватное лечение, порекомендует меры профилактики. Это может быть массаж век с промыванием слезных путей, вскрытие образований на веке, применение мазей и лекарственных препаратов.
Врачи-офтальмологи клиники «МедикСити» быстро найдут причину заболевания ваших глаз.
Приходите к нам, мы позаботимся о вашем зрении!
Если у Вас возникли вопросы, звоните нам по телефону:
Сначала – причины
Появлению отеков нижнего века и подглазной области, именуемых мешками, предшествуют несколько факторов. Прежде всего – это нездоровый стиль жизни и все его составляющие. Такие как:
- питание несбалансированное, нездоровое, недостаточное или избыточное (переедание);
- катастрофический и регулярный недосып;
- сидение сутками у монитора или экрана;
- отсутствие физических активностей и свежего воздуха;
- присутствие в рационе избытка соли или жидкости.
По-хорошему, прежде чем бросаться мешки лечить, следует эту «пятерку» исключить из жизни. Это не только для избавления от мешков будет полезным. А заодно и вредные привычки, вроде двух фужеров вина перед сном и пачки сигарет в день. Но мы фантастикой не будем увлекаться. Постараемся избавиться хотя бы от одного фактора. Не пропали мешки? Нейтрализуем следующий. Присутствуют? Еще один осилим. Безрезультатно? Распрощаемся еще с одним… А если вдруг (о чудо!) весь негатив и вред из жизни ушел, а мешки – остались?
Тогда это может быть наследственное.
Или часть естественного процесса старения. Жировая прослойка «тает» и «стекает» вниз, кожа ее «не держит», обвисает, образуются мешки.
О заболеваниях хронических мы уже упомянули. Еще причиной отеков может быть аллергическое обострение.
Многовато причин? Но и способов избавления немало. Начнем с домашней самодеятельности.