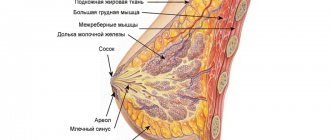
УЗИ молочных желез с имплантами является основным неинвазивным методом, используемым для диагностики распространенных патологий грудной железы. УЗИ необходимо сделать непосредственно перед пластикой, а затем повторять ежегодно после нее. Методика позволяет наблюдать за структурами органа после хирургического вмешательства, а также вовремя диагностировать различные осложнения, воспаления, новообразования.
Также во время диагностического исследования диагност дает оценку состояния импланта, определяет его положение, целостность. В Международной клинике «Гемостаза» проводится ультразвуковое исследование молочных желез с имплантами с применением современной, высокочувствительной аппаратуры, которая сможет выявить любое, даже незначительное патологическое изменение, что очень важно для ранней диагностики и своевременной терапии.
Особенности процедуры
Исследование грудных желез после маммопластики проводится с двумя целями:
- Оценить ткани молочной железы и состояние регионарных лимфатических узлов.
- Проверить состояние имплантатов и реакцию организма на них.
Ультразвуковое обследование после имплантации рекомендуется проходить ежегодно. Это безопасный, достоверный, безболезненный метод диагностики, который позволяет контролировать состояние органа и обнаружить любые патологические изменения на начальных стадиях развития.
Специальной подготовки к процедуре не требуется. Исследование проводится с 6 по 12 день менструального цикла. Ультразвуковое исследование после маммопластики бывает плановое и экстренное. Плановое обследование рекомендуется выполнять через неделю, месяц, полгода после хирургического вмешательства. Затем посещать маммолога и делать УЗИ нужно каждый год. Если во время диагностики выявлены кисты, фибромы, очаговые новообразования, повторную диагностику назначают через 6 месяцев. Экстренное УЗИ грудных желез с имплантатами проводится при ухудшении самочувствия пациентки, подозрении на повреждение протеза, образование опухолей различной этиологии.
Ультразвуковое исследование после маммопластики имеет свои особенности. При обследовании грудных желез с протезами необходимо учесть, что в нижних сегментах установлены импланты, поэтому ткани железы смещены кверху и уплощены. Кроме этого, важно выяснить, где установлен протез – под железой или под мышцей.
На УЗИ в первые дни после имплантации оценивается наличие или отсутствие жидкости вокруг протеза, что помогает исключить серому, гематому, а в случае их выявления своевременно назначить лечение. Также важно оценить форму, очертания, целостность оболочки импланта.
В поздние сроки после маммопластики с помощью УЗИ оценивается состояние самого протеза, его форма, контуры, подвижность, наличие перикапсулярных фиброзных изменений. Особое внимание уделяется новообразованиям в грудных железах, потому что любая опухоль может в будущем переродиться в злокачественную. Тщательно изучается состояние регионарных лимфатических узлов. Заключение делается на основании ультразвукового исследования, осмотра, пальпации, лабораторной диагностики. Если во время УЗИ выявлена опухоль с признаками злокачественности, дополнительно назначается МРТ молочной железы.
3D УЗИ после маммопластики
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике.
Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
Проблема увеличения груди волновала женщин с древности. По статистике количество желающих восстановить утраченный объем тканей или восполнить природные недостатки с помощью пластики ежегодно возрастает на 10% [1].
История хирургического увеличения молочной железы насчитывает более 100 лет. Введение жидкого парафина, воска, растительных масел в молочную железу сопровождалось нагноением, появлением уплотнений, отторжением инородного материала, формированием свищей и гранулем. Инородные материалы вызывали эмболию кровеносных сосудов, накапливались в органах ретикулоэндотелиальной системы. Пробовали делать протезы из стекла, металла, слоновой кости, но они также часто смещались и отторгались.
В 1895 г. хирург Винченцо Черни первым после иссечения части молочной железы заместил дефект липомой, удаленной у этой же пациентки.
С 40-х годов прошлого века в качестве инъекционного материала стали использовать силикон. Первыми женщинами, которым производилось введение жидкого силикона с целью увеличения молочных желез, были японские проститутки, так как после Второй мировой войны у американского военного контингента на японских островах был спрос на женщин с полной грудью. Последствия были те же: фиброз, некроз мягких тканей, инфицирование, свищи, гранулемы, миграция вещества в окружающие ткани с последующим склерозированием.
В начале 60-х годов были созданы протезы из поливинилалкоголя в виде губки. Результаты стали лучше, но и вокруг губки образовывалась грубая соединительная ткань, которая деформировала протез, он становился неестественно круглым, твердым и уменьшался в объеме.
Тогда же были имплантированы и первые силиконовые оболочечные эндопротезы, наполненные гелем или физраствором.
В 90-е годы вновь предпринимается попытка инъекционной пластики новыми полиакриламидными гидрогелевыми водонабухающими материалами, сходными с жировой тканью человека. Но опять стали возникать те же осложнения и была доказана токсичность геля. Инъекционная пластика продолжает занимать умы хирургов, и через 100 лет после опыта Черни появляется методика липотрансфера или липофилинга: увеличение на 1–1,5 размера за счет введения в каждую грудь около 300 мл собственного жира, полученного липосакцией, то есть вымыванием специальным раствором под низким давлением.
Современные оболочечные эндопротезы имеют плотную капсулу из 2–3–4 и даже 5 слоев бесшовной силиконовой эластичной резины, заполненную гелевым, реже – солевым наполнителем [1]. Форма может быть сферической или каплевидной, поверхность – гладкой или текстурированной. Протез может быть установлен под железисто-фиброзным комплексом или под большой грудной мышцей. Но и при установке оболочечных эндопротезов могут возникать серомы, гематомы, капсулярный фиброз и капсулярная контрактура, разрывы имплантов, миграция геля, воспаление, липонекроз. 92% осложнений возникает в позднем послеоперационном периоде – в сроки свыше 2 мес.
В настоящее время ультразвуковое исследование (УЗИ) является одним из основных методов диагностики заболеваний молочных желез, информативность исследования возрастает с увеличением частоты сканирования (5,0–7,5–10,0 МГц) и размера рабочей поверхности датчика 40–60 мм. Так, для радиальной протоковой эхографии применяется датчик частотой до 13 МГц и длиной 92 мм [2].
Наиболее современной методикой, позволяющей получить максимально полное изображение молочной железы, является автоматическое объемное сканирование, или ультразвуковой томосинтез, сонотомография [3] с использованием специальной приставки, обеспечивающей автоматическое движение высокочастотного датчика (15 МГц) шириной 15,4 см, который за один проход регистрирует 318 срезов толщиной 0,5 мм. Максимальный объем ткани для исследования составляет 1552,3 см3 [4]. Полученные данные анализируются на рабочей станции, сохранение всего массива данных обеспечивает возможность постпроцессинга, а стандартные укладки – высокую воспроизводимость методики.
Типы строения молочной железы
- ASR 1 (тип А) – преобладание жировой ткани.
- ASR 2 (тип В) – железисто-фиброзный комплекс занимает менее 50%.
- ASR 3 (тип С) – железисто-фиброзный комплекс занимает более 50%.
- ASR 4 (тип D) – молочная железа на 100% состоит из железисто-фиброзного комплекса, «плотный фон».
В норме реконструированный коронарный срез (рис. 1а) отражает радиальное строение молочной железы, напоминая изображения, полученные при томосинтезе (рис. 1б).
Рис. 1.
Типы строения молочных желез в норме, сопоставление результатов автоматического объемного сканирования и томосинтеза.
а)
Автоматическое объемное сканирование, коронарный срез.
б)
Томосинтез.
Сегодня в своей практической работе врач ультразвуковой диагностики может столкнуться с последствиями не только инъекционной или оболочечной маммопластики, выполненной с чисто косметической целью, но и с результатами восстановления формы и объема молочной железы после хирургического лечения опухоли, в том числе в сочетании с лучевой терапией. В качестве иллюстраций приводим следующие клинические наблюдения, в которых автоматическое ультразвуковое сканирование молочных желез выполнено на современном ультразвуковом приборе c приставкой ABVS (automatic breast volume scanning).
Клиническое наблюдение 1
Пациентка А., 45 лет, обратилась с жалобами на болезненные уплотнения в обеих молочных железах. Из анамнеза известно, что 15 лет назад проведена инъекционная маммопластика – введение геля в обе молочные железы с целью увеличения объема. При автоматическом объемном сканировании (рис. 2а, 2б), так же, как и при томосинтезе (рис. 2в, 2г), гель обнаруживается в виде рубцово-гелевых конгломератов с четкими контурами; инкапсулированных масс и диффузного пропитывания тканей. За 4 года наблюдения ультразвуковая картина не меняется. Заключение: полиакриламидный маммарный синдром.
Рис. 2.
Результаты исследования молочных желез пациентки А., полиакриламидный маммарный синдром.
а)
Автоматическое объемное сканирование правой молочной железы.
б)
Автоматическое объемное сканирование левой молочной железы.
в)
Томосинтез правой молочной железы.
г)
Томосинтез левой молочной железы.
Очевидно, что наличие геля в тканях молочной железы затрудняет диагностику других заболеваний, в этой ситуации, безусловно, необходимы мультипараметрический подход и динамическое наблюдение [5].
Считается, что после инъекционного введения собственного жира, взятого из области живота, до 75% его остается жизнеспособным и включается в обмен веществ, остальной жир рассасывается.
Клиническое наблюдение 2
Пациентка П., 36 лет. Жалоб не предъявляет. Из анамнеза известно, что 2,5 года назад с целью коррекции объема молочных желез произведен липотрансфер. При маммографии в молочных железах отмечаются диффузно рассеянные аморфные кальцинаты различной величины с тенденцией к группировке. При автоматическом объемном сканировании (рис. 3а, 3б) в подкожно-жировой клетчатке визуализируются множественные участки повышенной эхогенности с жидкостными включениями с частично кальцинированными стенками – кисты, сформировавшиеся в зонах липонекроза. При томосинтезе (рис. 3в, 3г) эти участки визуализируются как множественные внутрикожные кальцинаты.
Рис. 3.
Результаты исследования молочных желез пациентки П., через 2,5 года после липотрансфера.
а)
Автоматическое объемное сканирование, коронарный срез.
б)
Автоматическое объемное сканирование, сагиттальный срез, увеличенный фрагмент.
в)
Томосинтез правой молочной железы.
г)
Томосинтез левой молочной железы.
С момента введения в спектр реконструируемого материала кожно-мышечного лоскута широчайшей мышцы спины в конце 1970-х годов его применение стало популярным при выполнении реконструктивно-пластических операций у больных раком молочной железы [6].
Клиническое наблюдение 3
Пациентка В., 70 лет. Наблюдается в течение 18 лет после радикальной резекции левой молочной железы по поводу рака I стадии с одновременной пластикой широчайшей мышцей спины. При автоматическом объемном сканировании левой молочной железы в медиальной проекции в коронарном срезе на уровне кожи как на обычной фотографии хорошо видна зона послеоперационного рубца, протянувшегося от нижневнутреннего через верхневнутренний и весь верхненаружный квадрант, молочная железа деформирована, сосок сохранен (рис. 4а). На глубине 19,5 мм (рис. 4б) все еще виден послеоперационный рубец, ниже соска, отмеченного желтым маркером, – тень от кальцината, имеющая неровный, но гладкий контур, и на границе наружных квадрантов – крупный гипоэхогенный участок с неровным контуром без симптома лучистости, в режиме кино-петли видно, что это мышечный лоскут, который тянется со стороны спины.
Рис. 4.
Результаты автоматического объемного сканирования левой молочной железы пациентки В., состояние после радикальной резекции и пластики широчайшей мышцей спины.
а)
Коронарный срез на глубине 0 мм.
б)
Коронарный срез на глубине 19,5 мм.
в)
Горизонтальны срез.
Клиническое наблюдение 4
Пациентка М., 73 лет, жалобы на периодический дискомфорт в правой молочной железе. Из анамнеза известно, что в мае 2014 г. перенесла радикальную резекцию правой молочной железы с одновременной пластикой соска по поводу рака I стадии (гистологически – инфильтративный протоковый рак 1,0 х 0,8 см, РЭ–8; РП–0; HER–2; neu–0; Ki 67–25%) c последующей дистанционной лучевой терапией в СОД 50 Гр. Проводится гормоно-терапия тамоксифеном по 20 мг ежедневно с сентября 2014 г. Поскольку у пациентки макромастия, то объем удаленной ткани ничем не восполнялся. При осмотре в июне 2014 г. правая молочная железа деформирована за счет операции, отечна, на коже полей облучения явления гиперпигментации, в области рубца – диффузное уплотнение мягких тканей.
При автоматическом объемном сканировании (рис. 5) отмечается утолщение и диффузное повышение эхогенности кожи, картина поверхностного среза напоминает лимонную корку (рис. 5а), повышена эхогенность подкожно-жировой клетчатки (рис. 5б), значительно расширены лимфатические сосуды (рис. 5в).
Рис. 5.
Результаты автоматического объемного сканирования пациентки М., через 1 мес после окончания лечения (радикальная резекция правой молочной железы с одновременной пластикой соска и лучевой терапии).
а)
Утолщение и диффузное повышение эхогенности кожи, картина поверхностного среза напоминает лимонную корку.
б)
Повышена эхогенность подкожно-жировой клетчатки.
в)
Значительно расширены лимфатические сосуды.
Через 3 года, в 2020 г. (рис. 6): уже не определяется симптом лимонной корки (рис. 6а), нет отека клетчатки (рис. 6б), нет расширения лимфатических сосудов (рис. 6в). Однако на всю глубину ткани четко прослеживаются послеоперационные рубцы.
Рис. 6.
Результаты автоматического объемного сканирования пациентки М., через 3 года после окончания лечения (радикальной резекции правой молочной железы с одновременной пластикой соска и лучевой терапии).
а)
Не определяется симптом лимонной корки.
б)
Нет отека клетчатки.
в)
Нет расширения лимфатических сосудов.
Для ультразвуковой картины неизмененного оболочечного импланта при автоматическом объемном сканировании (рис. 7) характерны ровные контуры, непрерывная собственная капсула и гомогенное содержимое. Считается допустимой глубина складок до 4 мм. Толщина перипротезной фиброзной капсулы не должна превышать 1,5 мм.
Рис. 7.
Ультразвуковая картина неизмененного двухслойного гладкокасульного импланта левой молочной железы.
а)
Коронарный срез.
б)
Сагиттальный срез.
Клиническое наблюдение 5
Пациентка П., 50 лет, обратилась через 4 года после эндопротезирования с жалобами на периодический дискомфорт в левой молочной железе. При автоматическом объемном сканировании хорошо видна неровность передней поверхности импланта правой молочной железы (рис. 8а), легко оценить количество и протяженность складок. В левой молочной железе (рис. 8б) железисто-фиброзный комплекс смещен в верхненаружный квадрант, где визуализируется несколько мелких кист.
Рис. 8.
Результаты автоматического объемного сканирования молочных желез пациентки П., через 4 года после эндопротезирования.
а)
Правая молочная железа, передняя проекция, коронарный срез.
б)
Левая молочная железа, латеральная проекция, коронарный срез.
Изображение текстурированных имплантов отличается от гладкокапсульных зернистостью структуры собственных капсул (рис. 9а, б). При одинаковой глубине складок (по 4 мм) содержимое может быть различным: на рис. 9а в содержимом складки отчетливо дифференцируются мелкие гиперэхогенные включения без теней, что является признаком воспаления, на рис. 9б содержимое гомогенное. Есть и еще одно отличие: на рис. 9а перипротезная фиброзная капсула натянута над складкой как тетива [3], в то время как на рис. 9б фиброзная капсула неравномерной толщины, но провисает над складкой, то есть еще нет ее сморщивания. Таким образом, на рис. 9а – начальные явления капсулярной контрактуры; на рис. 9б – капсулярный фиброз.
Рис. 9.
Текстурированный имплант.
а)
Начальные явления капсулярной контрактуры.
б)
Капсулярный фиброз.
Клиническое наблюдение 6
Пациентка К., 41 года, обратилась через 12 лет после пластики молочных желез с жалобами на деформацию левой молочной железы. На маммограммах левой молочной железы ретромаммарно определяется тень импланта с четкими и ровными контурами, диффузная фиброзно-кистозная мастопатия преимущественно с железистым компонентом и явлениями аденоза, хорошо выраженная железистая ткань. На этом фоне судить о наличии узловых образований не представляется возможным (плотный фон). При автоматическом объемном сканировании в левой молочной железе гладкокапсульный двухслойный имплант с выраженной деформацией по передней поверхности за счет причудливого рисунка складок, над соском визуализируется гипоэхогенный участок (рис. 10а), в сагиттальной проекции (рис. 10б) четко видна зона разрыва собственной капсулы импланта и фиброзной капсулы с формированием депо геля в ткани молочной железы – наружный разрыв импланта.
Рис. 10.
Результаты автоматического объемного сканирования левой молочной железы пациентки К., через 12 лет после пластики молочных желез, наружный разрыв импланта.
а)
Передняя проекция, коронарный срез.
б)
Передняя проекция, горизонтальный срез.
Клиническое наблюдение 7
Пациентка Х., 42 лет, обратилась с жалобами на асимметрию молочных желез. Из анамнеза известно, что эндопротезирование проведено в 2007 г. с косметической целью, в 2020 г. наступила беременность, завершившаяся родами, ребенок находился на грудном вскармливании до 1,5 лет. К моменту исследования лактация полностью завершена. При глубине автоматического объемного сканирования на уровне кожи (рис. 11) можно с фотографической точностью судить о внешнем виде молочных желез.
Рис. 11.
Результаты автоматического объемного сканирования молочных желез пациентки Х., через 10 лет после эндопротезирования.
а)
Правая молочная железа, передняя проекция, коронарный срез на глубине 0 мм.
б)
Левая молочная железа, передняя проекция, коронарный срез на глубине 0 мм.
На более глубоких срезах в правой молочной железе (рис. 12а) эндопротез с неровным нечетким контуром, содержимое негомогенное, преимущественно повышенной эхогенности, смещено в нижние квадранты; в левой молочной железе (рис. 12б) эндопротез с ровным четким контуром, содержимое гомогенное, низкой эхогенности, имплант расположен в основном в верхних квадрантах.
Рис. 12.
Результаты автоматического объемного сканирования молочных желез пациентки Х., через 10 лет после эндопротезирования.
а)
Правая молочная железа, передняя проекция, коронарный срез на глубине 14 мм.
б)
Левая молочная железа, передняя проекция, коронарный срез на глубине 14 мм.
В сагиттальном (рис. 13а) и горизонтальном (рис. 13б) срезах правой молочной железы можем рассмотреть детали: двухслойный гладкокапсульный имплант, собственная капсула фрагментирована, содержимое неоднородное, гель определяется в пространствах между собственной и фиброзной капсулами, структура геля ячеистая, перипротезная фиброзная капсула без признаков повреждения.
Рис. 13.
Результаты автоматического объемного сканирования правой молочной железы пациентки Х., через 10 лет после эндопротезирования.
а)
Передняя проекция, сагиттальный срез.
б)
Передняя проекция, горизонтальный срез.
Клиническое наблюдение 8
Пациентка Т., 46 лет. Состояние после двусторонней мастэктомии: слева по поводу рака с последующим длительным введением физраствора для формирования кармана под имплант, справа с профилактической целью с одновременным протезированием. При автоматическом объемном сканировании при глубине скана 0 мм (рис. 14а, 14б) в правой молочной железе виден кожный рубец, левая молочная железа меньших размеров, отсутствует сосок. Справа имплант установлен под железисто-фиброзным комплексом, на глубине 23,5 мм имеет неглубокие и небольшие по протяженности складки (рис. 14в), слева имплант установлен непосредственно под кожей, складки также небольшой глубины, но значительно большей протяженности (рис. 14г), с обеих сторон перипротезная фиброзная капсула провисает над складками (рис. 14д, 14е).
Рис. 14.
Результаты автоматического объемного сканирования молочных желез пациентки Т., состояние после двусторонней мастэктомии.
а)
Правая молочная железа, передняя проекция, коронарный срез на глубине 0 мм.
б)
Левая молочная железа, передняя проекция, коронарный срез на глубине 0 мм.
в)
Правая молочная железа, передняя проекция, коронарный срез на глубине 23.5 мм.
г)
Левая молочная железа, передняя проекция, коронарный срез на глубине 23.5 мм.
д)
Передняя проекция, горизонтальный срез.
е)
Передняя проекция, горизонтальный срез.
Заключение
Представленные наблюдения демонстрируют возможности автоматического объемного сканирования молочных желез после различных вариантов маммопластики как с чисто косметической целью, так и с целью восполнения объема удаленной ткани после хирургического лечения опухолевых образований. Преимуществами автоматического объемного сканирования перед рентгеновскими методиками являются отсутствие лучевой нагрузки и риска разрыва эндопротеза при его механическом сдавлении в условиях фиксации железы, перед обычным УЗИ – более высокая частота сканирования и, следовательно, более высокая разрешающая способность, полноформатное изображение всей железы, легкость оценки количества и протяженности дефектов, точная топография «находки», высокая воспроизводимость; преодоление такого недостатка УЗИ, как субъективизм и операторозависимость за счет стандартизации укладок и процесса сбора информации, возможности постпроцессинга и ретроспективного анализа.
Литература
- Фисенко Е.П., Старцева О.И. Ультразвуковое исследование гелевых имплантатов молочной железы и мягких тканей. 1-е изд. М.: ООО «Фирма СТРОМ». 2012.
- Рожкова Н.И., Прокопенко С.П., Мазо М.Л. Особенности радиальной протоковой эхографии молочной железы // Вестник РАР. 2011; 4: 181–186.
- Гажонова В.Е. Ультразвуковой томосинтез молочных желез. М.: Проспект, 2020.
- Якобс О.Э., Рожкова Н.И., Мазо М.Л., Микушин С.Ю. Опыт использования виртуальной сонографии молочной железы // Вестник рентгенологии и радиологии. 2014; 1: 23–32.
- Гажонова В.Е. Ультразвуковое исследование молочных желез. М.: ГЭОТАР-Медиа, 2020.
- Бит-Сава Е.М., Баландов С.Г., Ахмедов Р.М., Моногарова М.А. Радикальная резекция молочной железы с пластикой кожно-мышечным лоскутом широчайшей мышцы спины // Вестник хирургии им. И.И. Грекова. 2013:172(3):076–079.
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике.
Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Как проходит процедура
Алгоритм проведения ультразвуковой диагностики грудных желез с имплантами:
- Врач просит пациентку раздеться до пояса, удобно расположиться на кушетке и расслабиться.
- На кожу груди наносится гель-проводник, который усиливает проницаемость ультразвуковых волн.
- УЗ-датчик прикладывается к кожным покровам и перемещается по всей исследуемой площади. Картинка в высоком разрешении визуализируется на экране монитора. Диагност оценивает состояние тканей органа и импланта, непосредственно во время диагностики озвучивает выявленные патологии, поэтому предварительный диагноз можно узнать сразу.
- В некоторых случаях специалист может попросить изменить положение тела или приподнять руки.
Результаты исследования фиксируются в протоколе УЗИ, который выдается пациентке на руки сразу после завершения диагностики. Заключение необходимо показать врачу-маммологу, который детально изучит данные и определит точный диагноз.
Показания и противопоказания к диагностике
Записаться на УЗИ молочных желез с имплантами в Международной клинике «Гемостаза» можно по показаниям врача или по собственному желанию. Показания к проведению:
- болезненные уплотнения, обнаруженные во время пальпации;
- боль, дискомфорт в груди, не проходящий долгое время;
- патологические выделения из сосков с гнойными, кровянистыми, серозными включениями
- воспаление лимфатических узлов;
- повышенная температура невыясненного генеза;
- изменения кожи груди;
- выраженная асимметрия желез;
- плановое исследование состояния грудных протезов.
У процедуры нет абсолютных противопоказаний. Диагностику придется отложить на время, если на коже груди имеются раны, гнойники, высыпания. Также процедура не провидится, если женщина более вирусно-инфекционным заболеванием, сопровождающимся лихорадкой, ухудшением общего самочувствия. Как только состояние нормализуется, можно записаться на УЗИ в удобное для вас время.
УЗИ МОЛОЧНЫХ ЖЕЛЕЗ
Ультразвуковая диагностика молочной железы позволяет свободно получать образы молочной железы в различных проекциях, визуализировать протоковую и связочную системы молочных желез, четко отличать тканевые образования (фиброаденомы, фибролипомы) от жидкостных (кист, абсцессов и т.д.). Ультразвук является ведущим методом исследования молочных желез во время беременности и в период кормления грудью, при краткосрочном плановом наблюдении пациенток с интервалом в 2-3 месяца, т.к. не обладает лучевой нагрузкой и считается абсолютно безвредным.
Проводится чаще всего женщинам в возрасте до 35 лет — в этом возрасте в молочных железах сохраняется большое количество плотной железистой ткани, малоинформативной для рентгенологических методик — маммографии.
В нашем Центре УЗИ молочных желез проводится врачом во время консультации. Для повышения достоверности и информативности УЗИ (как и другие обследования молочных желез) врачи рекомендуют проводить с 5 до 12 день менструального цикла.
Наши врачи выполняют все лечебно – диагностические процедуры и работают для Вас с понедельника по пятницу с 8.00 до 20.00. Записаться на консультацию Вы можете по телефону: (495) 942-40-20.