Причины для проведения пластики
Проблемой, касающейся внешнего вида пальцев ног, является их чрезмерная длина и несоответствие размеров относительно друг друга. Чаще к врачу обращаются девушки с «греческой» стопой. При данной особенности слишком выступающим на фоне остальных становится второй палец. Чрезмерная длина бывает также и у любого из его соседей.
И хотя ступни – не самая заметная часть тела, пациентки стремятся сделать операцию по укорочению чаще по эстетическим причинам. Есть и другие поводы обратиться с проблемой к хирургу:
- невозможность носить обувь на высоком каблуке, открытую или с узкими носами из-за физического дискомфорта;
- постоянная травматизация пальца любыми туфлями;
- врожденные аномалии фаланг, костей, мягких тканей;
- деформации пальцев (молоткообразная, вальгусная), возникающие по разным причинам.
Toe tuck — пластика пальцев ног
новая услуга, которая становится все популярнее год от года. Toe tuck — пластика
пальцев ног, операция, направленная на укорачивание, коррекцию или удаление тех
участков пальцев и стоп, которые мешают ношению обуви на высоком каблуке.
Операции по коррекции формы стопы и удалению костных наростов (шишки у основания
больших пальцев) проводятся уже не один год, но в последнее время женщины стали
обращаться к хирургам с просьбой ампутировать им мизинцы на ногах, чтобы стало
удобнее ходить на высоких каблуках . Многим девушкам, которые предпочитают носить
туфли на высоком каблуке, знакома эта проблема: мозоли появляются в основном на
мизинцах, к тому же на них приходится основная часть нагрузки. Пальцы начинают
болеть и превращаются в сплошные синяки. Как показали социологические исследования,
проведенные Американской медицинской ассоциацией Podiatric, до 87% женщин, носящих
высокие каблуки, чувствуют себя крайне некомфортно.
Некоторые пациенты обращаются к хирургам по медицинским показаниям, как, к примеру,
Сьюзан Демин. У нее одна нога была больше другой на целый размер, но туфли она
покупала из одной пары, из-за чего терпела постоянные неудобства. «У меня были
мозоли, страшные боли», — рассказывала она журналистам. — «Я была счастлива, когда
все изменилось!» Пластический хирург удалил Сьюзан мизинец, что позволило ей с
комфортом носить обувь одного размера.
Врачи-ортопеды в один голос заявляют, что любые хирургические манипуляции со
стопами должны проводиться исключительно по необходимости, а не только лишь из-за
желания носить высокий каблук. «Процедура несет в себе определенные риски, поэтому
не должна проводиться без медицинских показаний», — заявляют они. Однако пока
мало женщин прислушивается к их словам. Клиники по-прежнему полны пациентками,
которые готовы идти на риск и операцию, лишь бы заполучить изящные узкие стопы
как у Золушки, которые будут идеально помещаться в туфельки. Главное теперь, чтобы
нашелся принц, который те самые туфельки примерит!
- 2
- 0
- 0
а на пляж тогда как? с 8-ю пальцами? это ж и не покажешь свой педикюр. как то стеснительно наверное будет ходить в таком виде. и лежать тем более где много народу. мужчины то на пальчики и ноги все смотрят.
или предполагается загорать тоже в закрытой обуви на каблуках)).
Аппараты и фиксаторы для пальцев ног
Чтобы исправить некоторые недостатки, необязательно сразу оперироваться. Стоит после консультации с врачом испытать консервативные методы, то есть ношение специальных приспособлений. Они подойдут при склонности к формированию вальгусной деформации и на ее начальной стадии. Но главное их предназначение – уберечь стопу от травм в восстановительном периоде после операции.
| Фиксаторы пальцев ног | Краткое описание | Фото |
| Силиконовые фиксаторы | Состоят из перемычки между большим и вторым пальцами, а также защиты первого с наружной стороны. | |
| Шарнирные приспособления | Фиксируют все отделы стопы в правильном положении, ограничивая движения. Аппараты показаны для ношения после операции. | |
| Жесткие фиксаторы | Имеют плотный каркас, поэтому твердо ограничивают перемещение пальцев. Их можно использовать после операции на любом из них. |
В некоторых случаях необходимы не наружные, а внутренние приспособления – титановые винты, биодеградируемые материалы. Практически всегда их используют при операции на большом пальце.
Пластика пальцев ног: результат до и после, чем особенная пластика большого пальца ноги
Некоторые женщины избегают ношения открытой обуви из-за неудачных, по их мнению, пальцев ног. Им в силах помочь эстетическая хирургия. Операция сделает пальцы изящнее, избавит от дефектов, а стопа после нее станет соразмернее.
Причины для проведения пластики
Проблемой, касающейся внешнего вида пальцев ног, является их чрезмерная длина и несоответствие размеров относительно друг друга. Чаще к врачу обращаются девушки с «греческой» стопой. При данной особенности слишком выступающим на фоне остальных становится второй палец. Чрезмерная длина бывает также и у любого из его соседей.
И хотя ступни – не самая заметная часть тела, пациентки стремятся сделать операцию по укорочению чаще по эстетическим причинам. Есть и другие поводы обратиться с проблемой к хирургу:
- невозможность носить обувь на высоком каблуке, открытую или с узкими носами из-за физического дискомфорта,
- постоянная травматизация пальца любыми туфлями,
- врожденные аномалии фаланг, костей, мягких тканей,
- деформации пальцев (молоткообразная, вальгусная), возникающие по разным причинам.
Рекомендуем прочитать о лазерной коррекции вросшего ногтя. Вы узнаете о причинах формирования вросшего ногтя, преимуществах лазерного исправления дефекта, методике проведения процедуры, ее стоимости. А здесь подробнее о том, как исправить кривые ноги у детей и взрослых.
Аппараты и фиксаторы для пальцев ног
Чтобы исправить некоторые недостатки, необязательно сразу оперироваться. Стоит после консультации с врачом испытать консервативные методы, то есть ношение специальных приспособлений. Они подойдут при склонности к формированию вальгусной деформации и на ее начальной стадии. Но главное их предназначение – уберечь стопу от травм в восстановительном периоде после операции.
| Фиксаторы пальцев ног | Краткое описание | Фото |
| Силиконовые фиксаторы | Состоят из перемычки между большим и вторым пальцами, а также защиты первого с наружной стороны. | |
| Шарнирные приспособления | Фиксируют все отделы стопы в правильном положении, ограничивая движения. Аппараты показаны для ношения после операции. | |
| Жесткие фиксаторы | Имеют плотный каркас, поэтому твердо ограничивают перемещение пальцев. Их можно использовать после операции на любом из них. |
В некоторых случаях необходимы не наружные, а внутренние приспособления – титановые винты, биодеградируемые материалы. Практически всегда их используют при операции на большом пальце.
Как проводится пластика по уменьшению
Операцию в большинстве случаев делают под местным наркозом. Может быть использована и общая анестезия или эпидуральная, это зависит от масштаба вмешательства. Есть несколько способов его провести:
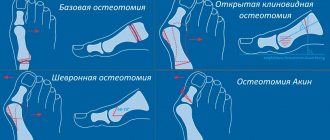
- Остеотомия плюсневой кости. Ее рассекают, получив доступ через разрез на коже, затем удаляют часть ткани. После соединения костей винтом рану ушивают.
- Остеотомия фаланги. В данном случае укорачивают только этот участок.
- Сочетанная операция. При ней корректируется плюсневая кость и фаланга пальца.
- Артродез межфалангового сустава. Затрагиваются не только его капсула, но и сухожилия, мягкие ткани. Иногда артродез нужно сочетать с остеотомией фаланги.
О том, как проводится операция по уменьшению длины второго пальца ноги, смотрите в этом видео:
Особенности коррекции большого пальца
Самое сложное вмешательство, как правило, ожидает тех, у кого развилась вальгусная деформация. Именно по этой причине приходится оперировать большой палец:
- разрез делают у его основания со стороны подошвы,
- сустав очищается от бокового нароста,
- удаляется клиновидный участок кости средней фаланги,
- переведенные в нормальное положение составляющие фиксируются винтом.
Результат до и после
Эффект операции виден сразу, хотя на стопу накладывают повязку. Изменения бывают следующие:
- пальцы приобретают правильную форму, лишаются дефектов,
- они имеют верное расположение относительно друг друга, не отклоняются в стороны,
- по мере восстановления возвращается подвижность,
- длина уменьшается на 1,5 , 2 см.
Реабилитация после пластики пальцев ног
По завершении операции пациентку ждет период восстановления:
- 3 дня нужно больше лежать с приподнятыми ногами,
- некоторое время придется принимать обезболивающие,
- 2 недели передвигаться можно только с костылями, ограничивая продолжительность ходьбы,
- швы следует обрабатывать антисептиками,
- их снимают спустя 10 , 15 дней,
- обязательно использовать фиксаторы,
- через месяц можно наступать на ноги, но носить при этом ортопедическую обувь,
- спустя 8 недель допустимо надевать обычные туфли, но без высокого каблука,
- модельную обувь разрешено носить через 3 , 4 месяца.
Возможные осложнения
Операция по укорочению пальцев или устранению их деформации способна вызвать и проблемы:
- кровотечение,
- развитие инфекции в мягких тканях,
- замедленное сращение костей,
- хронический болевой синдром или, напротив, утрату чувствительности из-за повреждения нерва,
- смещение костных участков,
- неудовлетворительный эстетический эффект.
Осложнения возникают чаще по вине пациента, когда он нарушает условия реабилитации. Причиной их могут быть и уникальные особенности организма, и ошибки врача.
Рекомендуем прочитать о пластической хирургии рук. Вы узнаете о проблемах, которые решает пластическая хирургия рук, подготовке к операции, методике ее проведения в зависимости от дефекта, восстановительном периоде, стоимости. А здесь подробнее об оперативном лечении синдактилии.
Частые вопросы пациентов
Пластика пальчиков на ногах, если этот не устранение вальгусной деформации, делается относительно недавно. Поэтому вызывает немало вопросов.
Как готовиться к операции?
Необходимо сдать общеклинические анализы, сделать ЭКГ, флюорографию и рентген стоп. Прием разжижающих кровь лекарств нужно прекратить за 2 недели до операции, хорошо бы и отказаться от курения.
Сохранится ли эффект на всю жизнь?
Если это чисто эстетическое вмешательство, результат останется неизменным навсегда. После исправления вальгусной деформации проблема может вернуться. Но и в этом случае признаки патологии будут не такими выраженными, как первоначально.
Сколько стоит операция?
Если нужно корректировать 1 палец, это обойдется в 30000 р. и больше. Отдельно оплачивают наркоз и перевязки.
Вмешательство по коррекции пальцев ног у опытного врача продлится меньше 1 часа. Тем не менее, оно является непростым и травматичным. Поэтому при желании сделать операцию, стоит прежде хорошо подумать.
Загрузка…
Источник: https://marykay-4u.ru/plasticheskaya-hirurgiya/esteticheskaya-plastika-nog-sdelaet-palchiki-idealnymi
Как проводится пластика по уменьшению
Операцию в большинстве случаев делают под местным наркозом. Может быть использована и общая анестезия или эпидуральная, это зависит от масштаба вмешательства. Есть несколько способов его провести:
- Остеотомия плюсневой кости. Ее рассекают, получив доступ через разрез на коже, затем удаляют часть ткани. После соединения костей винтом рану ушивают.
- Остеотомия фаланги. В данном случае укорачивают только этот участок.
- Сочетанная операция. При ней корректируется плюсневая кость и фаланга пальца.
- Артродез межфалангового сустава. Затрагиваются не только его капсула, но и сухожилия, мягкие ткани. Иногда артродез нужно сочетать с остеотомией фаланги.
О том, как проводится операция по уменьшению длины второго пальца ноги, смотрите в этом видео:
Коррекция пальцев ног
Здравствуйте. Подскажите, пожалуйста, делается ли в вашей клинике операция по уменьшению пальцев ног? 2 и 3 пальцы на двух ногах длиннее чем большой палец, за счет этого молоткообразной формы. Необходимо уменьшение 4 пальцев. Какая цена данной операции?
Здравствуйте, Алёна! В клинике «ГрандМед» молоточкообразная деформация 2-5 пальцев стоп устраняется резекцией головки основных фаланг этих пальцев. Накладываются швы на кожу и простая повязка. Ходить можно в обычной обуви. Операция проводится амбулаторно под наркозом в течение 1 часа. Ориентировочная стоимость со всеми дополнительными расходами около 60 тыс. рублей. Рекомендую Вам записаться ко мне на прием для более подробной консультации и составления подробного операционного плана. Записаться на консультацию можно, позвонив по тел. (812) 327-5000, или заполнив форму ниже. Администратор обязательно свяжется с Вами для согласования удобного для Вас времени консультации. Буду рад Вас видеть!
Какую пластическую операцию Вы бы хотели сделать?
Клиника пластической хирургии и косметологии ГрандМед
Имеются противопоказания. Необходима очная консультация специалиста. Представленная на сайте информация не является публичной офертой, определяемой положениями Статьи 437 Гражданского кодекса РФ.
Реабилитация после пластики пальцев ног
По завершении операции пациентку ждет период восстановления:
- 3 дня нужно больше лежать с приподнятыми ногами;
- некоторое время придется принимать обезболивающие;
- 2 недели передвигаться можно только с костылями, ограничивая продолжительность ходьбы;
- швы следует обрабатывать антисептиками;
- их снимают спустя 10 — 15 дней;
- обязательно использовать фиксаторы;
- через месяц можно наступать на ноги, но носить при этом ортопедическую обувь;
- спустя 8 недель допустимо надевать обычные туфли, но без высокого каблука;
- модельную обувь разрешено носить через 3 — 4 месяца.
Пластика пальцев ног фото
На основании постановления Правительства “О переносе выходных дней в 2020 г.” 4 ноября
– выходной день.
5 ноября
клиника работает по расписанию воскресенья,
6 ноября
– по расписанию субботы.
ПРИЕМ ПО ВЫХОДНЫМ на Московской, 19
ВЫЕЗДНЫЕ КОНСУЛЬТАЦИИ В ТЮМЕНИ
11 ноября, 9 декабря 2020 года
пройдут консультации пластического хирурга Бузова Дмитрия Артуровича (стоимость приема – 500 руб.) и пластического хирурга, специалиста по ринопластике – Колыванова Георгия Александровича (стоимость приема – 1000 руб.).
Запись по тел. (3452) 606-310, Тюмень, ул. Горького, 83.
Хочу выразить огромную благодарность Цветкову Игорю Леонидовичу за прекрасное выполнение своей работы и за исполнение мечты. В конце мая делала у него грудь, довольна на все 100! Получилось очень естественно. Долго выбирала хирурга и ни капли не пожалела, что остановилась на нем (хотя и про остальных наслышана, очень хорошие специалисты). Весь персонал, начиная с ресепшена очень вежливые, улыбчивые, атмосфера внутри клиники очень теплая и уютная. Удачи и процветания!
20 сентября у нас была операция по увеличению груди у Бузова Дмитрия Артуровича!
Дмитрий Артурович, Вы просто врач от Бога! Вы не только прекрасный хирург, но и очень хороший и обаятельный человек!)) У Вас превосходное чувство вкуса и золотые руки!
Мы хотим выразить Вам ОГРОМНУЮ благодарность: такая грудь – мечта каждой девушки! Мы ни минуты не сомневались в выборе доктора и не ошиблись! Мы очень счастливы, спасибо Вам ОГРОМНОЕ. ВЫ САМЫЙ ЛУЧШИЙ.
Также хочется поблагодарить врача-анестезиолога Седелёва Андрея Сергеевича!! Он просто волшебник!! Год назад была операция под общим наркозом, после операции я очень тяжело отходила от наркоза, меня тошнило сутки. В этот раз все прошло просто чудесно. Я чувствовала себя прекрасно! Спасибо Вам БОЛЬШОЕ.
И конечно же хочется выразить огромную благодарность всему персоналу клиники! Спасибо за Вашу внимательность и высокий профессионализм!
© 2020 «Центр косметологии и пластической хирургии имени С.В. Нудельмана»
«Клиника стоматологии «АРТ-КЛАСС»
620077, Екатеринбург, ул. Московская, 19 тел. (343) 228-28-28
Уважаемые гости сайта! Информация, размещенная на сайте, не является рекомендацией доктора. Ко всем применяемым методикам имеются противопоказания. Обращайтесь к специалисту за консультацией.
Информация на нашем сайте носит ознакомительный характер, и не является публичной офертой.
При перепечатке и копировании материалов ссылка обязательна.
Возможные осложнения
Операция по укорочению пальцев или устранению их деформации способна вызвать и проблемы:
- кровотечение;
- развитие инфекции в мягких тканях;
- замедленное сращение костей;
- хронический болевой синдром или, напротив, утрату чувствительности из-за повреждения нерва;
- смещение костных участков;
- неудовлетворительный эстетический эффект.
Осложнения возникают чаще по вине пациента, когда он нарушает условия реабилитации. Причиной их могут быть и уникальные особенности организма, и ошибки врача.
Причины синдактилии пальцев
Патология формируется в период внутриутробного развития. Причинами могут стать:
- наследственность (чаще приводит к сложным формам болезни),
- бесконтрольный прием лекарств будущей матерью на раннем сроке беременности,
- воздействие радиации,
- неблагоприятная экологическая обстановка,
- алкоголь,
- перенесенные беременной инфекции.
Реже проблема возникает из-за ожога конечности у ребенка или травмы.
Рекомендуем прочитать о пластике уздечки верхней губы. Вы узнаете о показаниях к проведению вмешательства, противопоказаниях к нему, оптимальном времени для проведения, этапах подготовки, методике и восстановительном периоде. А здесь подробнее о том, как сделать пластику уздечки крайней плоти.
Частые вопросы пациентов
Пластика пальчиков на ногах, если этот не устранение вальгусной деформации, делается относительно недавно. Поэтому вызывает немало вопросов.
Как готовиться к операции?
Необходимо сдать общеклинические анализы, сделать ЭКГ, флюорографию и рентген стоп. Прием разжижающих кровь лекарств нужно прекратить за 2 недели до операции, хорошо бы и отказаться от курения.
Сохранится ли эффект на всю жизнь?
Если это чисто эстетическое вмешательство, результат останется неизменным навсегда. После исправления вальгусной деформации проблема может вернуться. Но и в этом случае признаки патологии будут не такими выраженными, как первоначально.
Сколько стоит операция?
Если нужно корректировать 1 палец, это обойдется в 30000 р. и больше. Отдельно оплачивают наркоз и перевязки.
Вмешательство по коррекции пальцев ног у опытного врача продлится меньше 1 часа. Тем не менее, оно является непростым и травматичным. Поэтому при желании сделать операцию, стоит прежде хорошо подумать.
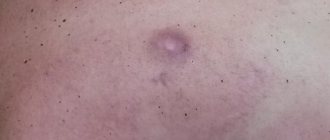
Появление мозоли на мизинце ноги является достаточно частым явлением, что объясняется чре6змерным трением этой области. Образование является достаточно болезненным и неприятным, что требует его своевременного лечения.
Укарочивание пальцев ног: необходимость или эстетическая прихоть
Укорачивание пальцев ног – звучит как название изощрённой китайской пытки, правда? Но всё гораздо проще, а в итоге – и красивее.
У многих пациентов пальцы ног имеют разную длину, и хорошо, если все пальцы, следующие после большого, короче него, но бывает и наоборот. В этом случае второй, третий или четвёртый пальцы могут торчать, выдаваясь за большой.
Это приносит дискомфорт и моральные страдания обладателю длинных пальце: обувь с открытым носом смотриться неэстетично. А так хочется, иногда.
Кроме невозможности носить желаемую обувь, есть ещё несколько причин обратиться к пластическому хирургу при слишком длинных пальцах ног, к примеру:
- Второй\третий палец настолько длинны, что цепляются за поверхности, мешая нормально ходить.
- Пальцы болят из-за неудобного положения в обуви.
- Образовались мозоли.
- Вам очень трудно подобрать удобную обувь.
- Вы недовольны внешним видом своих ног – пальцы не симметричны и выпирают за край босоножек.
Многие люди с подобной проблемой комплексуют и носят узкую, неудобную обувь, да ещё иногда и на размер меньше – всё это только усугубляет положение, заканчиваясь мозолями и искривлением длинного пальца.
К счастью, данная операция в определенной степени примитивна и проводится за 30-40 минут. Реабилитация 15-20 дней с ограничением в обуви на высоких каблуках, и соблюдение определенного режима ограниченного в физических нагрузках.
При обращении пациента с желанием скорректировать размер пальцев на ногах выполняется остеотомия фаланги деформированного пальца. Операция проводится под местной, спинальной либо общей анестезией, так что пациент ровным счётом ничего не чувствует. Рубцов тоже не остаётся, так как все манипуляции ведутся через небольшой разрез, который заживёт за 3-4 недели.
Так что, если вы всегда мечтали о красивых, маленьких пальчиках на ногах, которые будут отлично смотреться в любых, даже в самых открытых босоножках – дерзайте, и ничего не бойтесь.
Но, не стоит путать эту операцию с коррекцией вальгусной деформации, которую проводят при выраженных косточках у основания больших пальцех ног. Эти операции значительным образом отличаются как по сложностии, так и по длительности восстановления пацента в реабилитационный период.
В первом случае операцию может провести пластический хирург или врач-травматолог, во-втором же, исключительно травматолог.
Виды мозолей на мизинце ноги
На мизинцах ног могут появляться разнообразные виды мозолей. Наиболее часто у людей наблюдают:
- Мокрые мозоли. Является достаточно распространенным видом образований, причиной которых выступает чрезмерно тесная обувь. Появляется мозоль сверху или сбоку в месте трения кожи об обувь. Это пузырь, внутри которого расположена мутная жидкость.
- Сухие образования. Появляются при неправильном выборе обуви. Образование является твердым уплотнением кожи. Мозоль имеет круглую форму и характеризуется отсутствием болезненности.
- Костные образования. Возникновение наблюдается, если на косточку постоянно оказывается давление. Также наблюдается появление патологии при неправильном срастании косточек после перелома.
- Натоптыши. Данные образования располагаются в верхних слоях эпидермиса. В большинстве случаев они наблюдаются на боковой поверхности мизинца.
- Вросшие мозоли. Появляются при постоянном и интенсивном трении на определенный участок кожи. Образование характеризуется сильной болезненностью, что вызывает дискомфорт во время ходьбы. Данная мозоль характеризуется наличием стержня внутри.
Для того чтобы назначить рациональное лечение пациенту, необходимо обязательно определить разновидность образования.
Причины появления
Появление образований на мизинцах наблюдается при ношении неудобной или чрезмерно тесной обуви. Если для ее производства применяются некачественные материалы, то это становится причиной появления мозоли.
Операция по избавлению от синдактилии
Хирургическое вмешательство делается несколькими способами, выбор метода зависит от особенностей патологии. Их делят на 5 групп:
- рассечение сращения с последующим наложением швов,
- хирургическое отделение соединенных пальцев друг от друга с закрытием раны местными тканями,
- разъединение сращения и проведение пластики пересаженным с другого участка кожным лоскутом,
- рассечение сросшихся пальцев, при которой используется собственная кожа конечности и пересаженный лоскут,
- многоэтапное восстановление внешнего вида и функций пальцев при помощи остеотомии, разделения сухожилий, пластики мышц и кожи.
О том, как проводят операцию по избавлению от синдактилии, смотрите на этом видео:
Операцию обычно проводят под общим наркозом. Продолжительность ее зависит от сложности патологии. Эффект состоит в возвращении конечности функций и приближении внешнего вида к обычному. Чаще вмешательства проводят на кистях рук. А стопу можно не оперировать, если ее дефекты не мешают ходьбе.
Первая помощь
Если человек обнаружил на мизинце мозоль, то он в обязательном порядке должен предоставить себе первую помощь, что устранит возможность усугубления ситуации. Изначально необходимо отказаться от ношения чрезмерно тесной обуви.
В противном случае она будет продолжать натирать мозоль. Если образование мокрое, то это может привести к прорыву пленочки и развитию инфекционного процесса.
Во избежание осложнений необходимо пациенту назначить рациональное лечение. Именно поэтому он должен обратиться в медицинский центр.
Лечение
Терапия мозолей может проводиться различными способами. Выбор определенного из них напрямую зависит от вида мозолей. Для лечения мозолей может осуществляться применение традиционных медикаментов, а также препаратов народной медицины.
Независимо от используемого метода лечения пациенту рекомендуется проведение распаривающих ванночек.
С их помощью производится размягчение пораженной коже на мизинце. После их проведения обеспечивается максимально безболезненное удаление мизинца. После проведения ванночек мозоль обязательно рекомендуется заклеить пластырем.
Народные средства
Для лечения мозолей небольших размеров можно использовать препараты, которые предлагает народная медицина. Они не только обладают высокой результативностью, но и безопасностью, что дает возможность и использования абсолютно всем пациентам.
- Алоэ. С помощью данного комнатного цветка проводится лечение разнообразных заболеваний. Для терапии мозолей рекомендовано применение старых мясистых листьев. От одного из них отрезается кусочек листика, который по своим размерам в два раза больше образования. С тыльной стороны необходимо снять кожицу. Мякотью листик прикладывается к образованию и фиксируется бинтом.
Народные лекарства являются безопасными и действенными в борьбе с мозолями. Но, пациентам необходимо перед их применением посоветоваться со специалистом.
Традиционная медицина
Лечение образование осуществляется с применением аптечных препаратов, которые производятся в виде гелей и мазей и имеют местный эффект воздействия.
Доктора рекомендуют использовать мази, основным компонентом которых является салициловая кислота.
Также рекомендуется применение специальных пластырей. Они разрабатываются на основе универсальных компонентов, с помощью которых обеспечивается размягчение мозоли, а также ее удаление.
Как избавиться от мозоли на мизинце ноги, смотрите в этом видео:
Традиционные медикаменты от мозолей должны прописываться только доктором, который предварительно определяет тип образования.
Диагностика патологии
Синдактилия выявляется при осмотре пациента. Но дальше патология изучается с помощью:
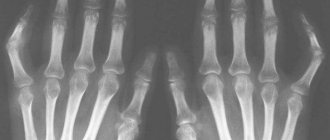
- рентгеновского исследования кистей и стоп в нескольких проекциях,
- реовазографии, ангиографии и УЗДГ, которые позволят оценить состояние сосудов, особенности кровотока,
- электротермометрии, выявляющей измененные и здоровые участки конечностей.
Обращение к доктору
При образовании в области мизинца обыкновенной мокрой мозоли можно провести ее самостоятельное лечение. Но, при появлении нагноения пациенту рекомендовано обязательно обратиться к врачу.
При чрезмерно больших размерах образования пациент должен проконсультироваться с доктором. Человек должен знать, что своевременное обращение за помощью к специалисту позволит устранить развитие нежелательных эффектов.
Что запрещается делать
При образовании мокрой мозоли необходимо придерживаться определенных правил в лечении. Категорически запрещено в домашних условиях прокалывать мозоль, так как это может привести к развитию инфекционного процесса и появлению более серьезных осложнений.
Если мозоль лопнула, то кожицу снимать запрещено, так как она защищает ранку от инфицирования.
Лечение лопнувшей мозоли
Достаточно часто случается такое, что на мизинце мозоль лопается самостоятельно. В этом случае обязательно нужно проводить ее лечение. Прежде всего, рекомендуется отпарить образование. Если под кожей скопилась грязь, то ее нужно удалить.
Образование обязательно обрабатывается перекисью водорода. После этого на мозоль накладывается мазь, которая обладает антисептическими и дезинфицирующими свойствами. Для того чтобы устранить возможность заражения, на мозоль накладывают пластырь или стерильную повязку.
Рекомендации по проведению операции при синдактилии
Делать операцию по устранению патологии следует:
- В возрасте 1 , 2 лет, если это простая форма синдактилии. Операция позволит избежать доведения патологических изменений до тяжелой стадии, отставания в общем развитии ребенка.
- В 5 , 12 месяцев в случае сложной синдактилии. Вмешательство избавит от появления вторичных деформаций кистей и стоп.
Профилактика
Для того чтобы мозоли на мизинцах ног не появлялись, человек должен постоянно придерживаться определенных правил профилактики:
- При выборе обуви рекомендуется следить за тем, чтобы она полностью совпадала размеру ноги.
- Лучше всего отдавать предпочтение обуви, которая производится из натуральной ткани.
- Перед тем, как надеть обувь в первый раз, рекомендуется воспользоваться антибактериальным пластырем. Его накладывают на места возможного появления образования.
- Достаточно эффективным профилактическим средством является карандаш, действие которого направлено на борьбу с мозолями.
- Если кожа пациента является незащищенной, то обувать закрытую обувь ему не рекомендуется.
- К выбору носков и колготок необходимо подходить ответственно. Они должны точно соответствовать размеру ноги.
- При наличии склонности к потливости ног рекомендуется постоянно проводить борьбу с данным патологическим состоянием. В данном случае используется тальк, а также разнообразные присыпки.
- Женщинам рекомендуется регулярно менять обувь на высоких каблуках и на тонкой подошве.
- Человек должен постоянно ухаживать за ногами. С этой целью регулярно проводятся гигиенические процедуры, а также применяются специальные крема.
- При частом травмировании ног рекомендуется использование специальной ортопедической обуви.
Как дома вылечить мозоли на мизинце, расскажет это видео:
Своевременная и правильная профилактика мозолей позволит устранить возможность их образования.
Мозоли в области мизинцев ног появляются достаточно часто. У человека могут в этом месте развиваться разнообразные виды образований. Для того чтобы обеспечить правильное лечение, необходимо определить тип мозоли. С целью терапии образований используются народные рецепты или аптечные препараты.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Большинству из нас сложно представить себе решение обычных бытовых задач и профессиональную деятельность без пальцев. На ногах они нужны для опоры и правильной ходьбы, на руках мелкая моторика позволяет не только осуществлять необходимые навыки самообслуживания, но и обеспечивают письмо.
К сожалению, в жизни случаются ситуации, когда стопы и кисти подвергаются необратимым изменениям, при которых все органосохраняющие методы лечения не могут обеспечить сохранение тканей, поэтому возникает необходимость в ампутации пальца.
Ампутации ввиду травматичности и стойкого неудовлетворительного результата проводят только в тех случаях, когда возможности более щадящего лечения исчерпаны либо оно неосуществимо по причине обширности поражения. Иными словами, такую операцию проведут тогда, когда сохранение пальца попросту невозможно:
- Травматические повреждения, отрывы пальцев, сильное размозжение мягких тканей;
- Тяжелые степени ожогов и отморожений;
- Некроз пальцев по причине сосудистых расстройств (сахарный диабет, в первую очередь, тромбозы и эмболии сосудов кистей и стоп);
- Острые инфекционные осложнения травм – сепсис, абсцесс, анаэробная гангрена;
- Трофические язвы, хронический остеомиелит костей пальцев;
- Злокачественные опухоли;
- Врожденные пороки костно-суставного аппарата пальцев, в том числе ампутации пальцев ног с целью пересадки их на руку.
После удаления пальцев рук и ног больной становится инвалидом, жизнь его существенно меняется, поэтому вопрос о необходимости такого вмешательства решается консилиумом врачей. Конечно, хирурги до последнего будут пытаться использовать все доступные способы сохранения пальцев кистей и стоп.
Если лечение необходимо по жизненным показаниям, то согласие больного необязательно. Случается, что пациент не соглашается на операцию и абсолютных показаний к ней нет, но оставление больного пальца может вызвать серьезные осложнения, в том числе, и смерть, поэтому врачи стараются разъяснить больному и его родственникам необходимость удаления пальцев и получить согласие как можно быстрее.
Эстетическая пластика ног сделает пальчики идеальными
Некоторые женщины избегают ношения открытой обуви из-за неудачных, по их мнению, пальцев ног. Им в силах помочь эстетическая хирургия. Операция сделает пальцы изящнее, избавит от дефектов, а стопа после нее станет соразмернее.
Причины для проведения пластики
Проблемой, касающейся внешнего вида пальцев ног, является их чрезмерная длина и несоответствие размеров относительно друг друга. Чаще к врачу обращаются девушки с «греческой» стопой. При данной особенности слишком выступающим на фоне остальных становится второй палец. Чрезмерная длина бывает также и у любого из его соседей.
И хотя ступни – не самая заметная часть тела, пациентки стремятся сделать операцию по укорочению чаще по эстетическим причинам. Есть и другие поводы обратиться с проблемой к хирургу:
- невозможность носить обувь на высоком каблуке, открытую или с узкими носами из-за физического дискомфорта;
- постоянная травматизация пальца любыми туфлями;
- врожденные аномалии фаланг, костей, мягких тканей;
- деформации пальцев (молоткообразная, вальгусная), возникающие по разным причинам.
Рекомендуем прочитать о лазерной коррекции вросшего ногтя. Вы узнаете о причинах формирования вросшего ногтя, преимуществах лазерного исправления дефекта, методике проведения процедуры, ее стоимости. А здесь подробнее о том, как исправить кривые ноги у детей и взрослых.
Аппараты и фиксаторы для пальцев ног
Чтобы исправить некоторые недостатки, необязательно сразу оперироваться. Стоит после консультации с врачом испытать консервативные методы, то есть ношение специальных приспособлений. Они подойдут при склонности к формированию вальгусной деформации и на ее начальной стадии. Но главное их предназначение – уберечь стопу от травм в восстановительном периоде после операции.
| Фиксаторы пальцев ног | Краткое описание | Фото |
| Силиконовые фиксаторы | Состоят из перемычки между большим и вторым пальцами, а также защиты первого с наружной стороны. | |
| Шарнирные приспособления | Фиксируют все отделы стопы в правильном положении, ограничивая движения. Аппараты показаны для ношения после операции. | |
| Жесткие фиксаторы | Имеют плотный каркас, поэтому твердо ограничивают перемещение пальцев. Их можно использовать после операции на любом из них. |
В некоторых случаях необходимы не наружные, а внутренние приспособления – титановые винты, биодеградируемые материалы. Практически всегда их используют при операции на большом пальце.
Как проводится пластика по уменьшению
Операцию в большинстве случаев делают под местным наркозом. Может быть использована и общая анестезия или эпидуральная, это зависит от масштаба вмешательства. Есть несколько способов его провести:
- Остеотомия плюсневой кости. Ее рассекают, получив доступ через разрез на коже, затем удаляют часть ткани. После соединения костей винтом рану ушивают.
- Остеотомия фаланги. В данном случае укорачивают только этот участок.
- Сочетанная операция. При ней корректируется плюсневая кость и фаланга пальца.
- Артродез межфалангового сустава. Затрагиваются не только его капсула, но и сухожилия, мягкие ткани. Иногда артродез нужно сочетать с остеотомией фаланги.
О том, как проводится операция по уменьшению длины второго пальца ноги, смотрите в этом видео:
Особенности коррекции большого пальца
Самое сложное вмешательство, как правило, ожидает тех, у кого развилась вальгусная деформация. Именно по этой причине приходится оперировать большой палец:
- разрез делают у его основания со стороны подошвы;
- сустав очищается от бокового нароста;
- удаляется клиновидный участок кости средней фаланги;
- переведенные в нормальное положение составляющие фиксируются винтом.
Результат до и после
Эффект операции виден сразу, хотя на стопу накладывают повязку. Изменения бывают следующие:
- пальцы приобретают правильную форму, лишаются дефектов;
- они имеют верное расположение относительно друг друга, не отклоняются в стороны;
- по мере восстановления возвращается подвижность;
- длина уменьшается на 1,5 — 2 см.
Реабилитация после пластики пальцев ног
По завершении операции пациентку ждет период восстановления:
- 3 дня нужно больше лежать с приподнятыми ногами;
- некоторое время придется принимать обезболивающие;
- 2 недели передвигаться можно только с костылями, ограничивая продолжительность ходьбы;
- швы следует обрабатывать антисептиками;
- их снимают спустя 10 — 15 дней;
- обязательно использовать фиксаторы;
- через месяц можно наступать на ноги, но носить при этом ортопедическую обувь;
- спустя 8 недель допустимо надевать обычные туфли, но без высокого каблука;
- модельную обувь разрешено носить через 3 — 4 месяца.
Частые вопросы пациентов
Пластика пальчиков на ногах, если этот не устранение вальгусной деформации, делается относительно недавно. Поэтому вызывает немало вопросов.
Как готовиться к операции?
Необходимо сдать общеклинические анализы, сделать ЭКГ, флюорографию и рентген стоп. Прием разжижающих кровь лекарств нужно прекратить за 2 недели до операции, хорошо бы и отказаться от курения.
Сохранится ли эффект на всю жизнь?
Если это чисто эстетическое вмешательство, результат останется неизменным навсегда. После исправления вальгусной деформации проблема может вернуться. Но и в этом случае признаки патологии будут не такими выраженными, как первоначально.
Подготовка к операции
Подготовка к операции зависит от показаний к ее проведению и состояния пациента. При плановых вмешательствах предстоит обычный перечень анализов и исследований (кровь, моча, флюорография, кардиограмма, тесты на ВИЧ, сифилис, гепатиты, коагулограмма), а для уточнения характера поражения и предполагаемого уровня ампутации проводят рентгенографию кистей и стоп, ультразвуковое исследование, определение достаточности работы сосудистой системы.
Если возникает необходимость в срочной операции, а тяжесть состояния определяется наличием воспаления, инфекционными осложнениями и некрозами, то при подготовке будут назначены антибактериальные средства, инфузионная терапия для уменьшение симптомов интоксикации.
Во всех случаях, когда планируется операция на кистях и стопах, отменяются кроверазжижающие средства (аспирин, варфарин), а о приеме препаратов других групп следует обязательно предупредить лечащего врача.
Анестезия при ампутации пальцев – чаще местная, которая более безопасна, особенно, в случае тяжелого состояния больного, но довольно эффективна, ведь боли ощущаться не будет.
В процессе подготовки к ампутации или экзартикуляции пальцев пациента предупреждают о ее результате, возможно – понадобится консультация психолога или психотерапевта, которые могут помочь уменьшить предоперационное волнение и предупредить тяжелую депрессию уже после лечения.
Симптомы дефекта
При синдактилии на стопах у ребенка чаще всего наблюдается сращение 2-го и 3-го пальцев. При этом неразделенные фаланги могут быть либо недоразвиты, либо развиты нормально. В некоторых случаях отмечается уменьшение количества пальцев вследствие их амниотической ампутации.
В отличие от детей с синдактилией на руках, дети с синдактилией на стопах развиваются вполне нормально. У них нет проблем с выполнением широкого круга действий. При этом функциональная неполноценность стопы никак не затрудняет учебу, а также практически никогда не ограничивает выбор будущей профессии.
Ампутация пальцев на руках
Главным показанием к ампутации пальцев кисти считается травма с полным или частичным их отрывом. При отрыве перед хирургом стоит задача закрыть кожный дефект и предотвратить образование рубца. В случае сильного размозжения мягких тканей с их инфицированием возможностей для восстановления адекватного кровотока может не быть, и тогда ампутация – единственный способ лечения. Также ее проводят при омертвении мягких тканей и элементов суставов пальца.
Если в ходе травмы возникло несколько переломов, костные отломки сместились, а результатом органосохраняющего лечения станет неподвижный искривленный палец, то операция тоже необходима. В таких случая отсутствие пальца несет гораздо меньший дискомфорт при использовании кисти, нежели его наличие. Это показание не относится к большому пальцу руки.
Еще одним поводом к ампутации пальцев рук могут стать повреждения сухожилий и суставов, при которых сохранение пальца чревато его полной неподвижностью, нарушающей работу остальных пальцев и кисти в целом.
распределение ампутаций пальцев и кисти по распространенности
Выбор высоты ампутации зависит от уровня повреждения. Всегда учитывается тот факт, что неподвижная или деформированная культя, плотный рубец намного больше мешают работе рукой, нежели отсутствие всего пальца или отдельной его фаланги. При ампутации фаланг длинных пальцев нередко проводится слишком щадящая операция.
При формировании культи важно обеспечить ее подвижность и безболезненность, кожа на конце культи должна быть подвижной и не причинять боли, а сама культя не должна быть колбовидно утолщена. Если технически нет возможности воссоздать такую культю, то уровень ампутации может быть выше, нежели край повреждения пальца.
При операциях на пальцах важное значение имеет и локализация поражения, и профессия больного, и его возраст, поэтому существует ряд нюансов, которые хирурги знают и обязательно учитывают:
- При ампутации большого пальца стараются сохранить как можно большую по длине культю, на безымянном и среднем пальцах сохраняются даже короткие культи для стабилизации всей кисти при движениях;
- Невозможность оставить оптимальную длину культи пальца требует его полного удаления;
- Важно сохранение целостности головок пястных костей и кожи промежутков между пальцами;
- Мизинец и большой палец стараются сохранить максимально целым, иначе возможно нарушение опорной функции кисти;
- Необходимость ампутации сразу нескольких пальцев требует пластической операции;
- При сильном загрязнении раны, риске инфекционных поражений и гангрены пластические и щадящие операции могут быть опасны, поэтому проводится полная ампутация;
- Профессия больного сказывается на уровне ампутации (у лиц умственного труда и тех, кто выполняет тонкую работу руками, важно проведение пластики и максимальное сохранение длины пальцев, у тех, кто занят физическим трудом, для скорейшей реабилитации может быть проведена ампутация в максимальном объеме);
- Косметический результат важен для всех пациентов, а у некоторых категорий больных (женщины, люди публичных профессий) он приобретает решающее значение при планировании типа вмешательства.
Экзартикуляция – это удаление фрагментов или всего пальца на уровне сустава. Для обезболивания вводят анестетик в мягкие ткани соответствующего сустава или в область основания пальца, затем сгибаются и защищаются здоровые пальцы, а оперируемый сгибается максимально, и с тыльной стороны над суставом делается кожный разрез. При удалении ногтевой фаланги разрез идет на 2 мм отступя в сторону конца пальца, средней – на 4 мм и всего пальца – на 8 мм.
После рассечения мягких тканей пересекаются связки боковых поверхностей, скальпель попадает внутрь сустава, фаланга, которая подлежит удалению выводится в разрез, остальные ткани пересекаются скальпелем. Рана после ампутации укрывается кожными лоскутами, выкроенными из ладонной поверхности, а швы обязательно располагают на нерабочей стороне – тыльной.
Максимальная экономия тканей, формирование лоскута из кожи ладонной поверхности и расположение шва на наружной – основные принципы всех способов ампутации фаланг пальцев.
Операция по укорачиванию пальцев ног
Достаточно необычный вид операции. Более распространения по удлинению ног или укорачивании стопы, но деформации пальцев ног доставляют эстетические и медицинские проблемы.
Меня эта тема интересует еще потому, что я сама мечтаю об этой операции. У меня достаточно маленький рост, но я не могу носить каблуки, так как мои пальцы на ногах очень длинные и «подворачиются» или «скручиваются», особенно если это каблук. В таком случае они максимально подгибаются, стопа сползает в переднюю часть обуви и вся нагрузка идет на пальцы.
Это очень больно, идет сильное напряжение на те части стопы, на которые не должно. Еще это сопровождается шишками, вечными наминаниями и синяками под ногтями.
Причину невыносимой боли в передненей части стопы при носки обуви на каблуке я поняла лишь недавно. «Загуглив» я увидела, что проблема эта становится все более обсуждаемой.
Некоторые люди просто мучаются длинным вторым пальцем, что с эстетической стороны не очень привлекательно.
При молоткообразной деформации происходит максимальное сгибание пальца в дистальном межфаланговом суставе, когтеобразная деформация характеризуется переразгибанием в плюснефаланговом суставе и сгибанием пальца в проксимальном и дистальном межфаланговых суставах. Обычно и та и другая формы сочетаются с другими деформациями стопы, в частности, с вальгусным отклонением большого пальца или поперечным плоскостопием. Молоткообразные деформации встречаются чаще, чем когтеобразные.
Некоторые из симптомов молоткообразных деформаций:
— Болезненные ощущения в области второго, третьего пальцев стопы;
— Постоянное натяжение сухожилия, что фиксирует палец в согнутом состоянии;
— Второй палец согнут, и ногтевая пластина смотрит вниз;
— Значительная, четко визуализируемая деформация второго, третьего пальца стопы.
Немного подробней. Чем является операция по укорачиванию пальцев ног?
Процедура создана для того, чтобы пациенты, страдающие от неудобств, связанных с ходьбой, имели возможность улучшить свою жизнь: она позволяет выпрямить и сократить пальцы стопы в длине. Изменению подлежат все пальцы ног: от большого до самого маленького.
Сокращение длины происходит в области суставов, где с помощью специального инструмента удаляется кость. После того, как кость удалена, вводятся штифты, направляющие заживление в правильном направлении. В ходе операции также параллельно удаляется часть кожи (или подвергается изменению), чтобы достичь соответствия новой длине пальцев ноги.
Операция позволяет исправить деформацию пальца и принять необходимые меры, чтобы исключить возможность рецидивирования. Существует несколько оперативных методик. Общее для них то, что в ходе каждой операции производится восстанавление правильной оси пальца, что требут внесения соответствующих изменений в сухожильный аппарат.
После операции палец подвергают иммобилизации в течение двух недель, после чего он, как правило, снова может выдерживать обычные нагрузки. Так же во время восстановительного процесса нужно ходить в специальной обуви 2-4 недели.
Ампутация пальцев ног
В отличие от пальцев рук, которые наиболее часто подвергаются травматическим повреждениям, приводящим на стол к хирургу, на стопе и ее пальцах необходимость в операции возникает при ряде заболеваний – сахарный диабет, эндартериит, атеросклероз с гангреной дистальных отделов ног.
Ампутация пальца ноги в связи с сахарным диабетом проводится довольно часто в общехирургических отделениях. Нарушение трофики приводит к сильной ишемии, трофическим язвам и, в конечном итоге, к гангрене (некрозу). Сохранить палец невозможно, и хирурги решают вопрос о его ампутации.
Стоит отметить, что далеко не всегда при диабете есть возможность ограничиться удалением одного пальца, ведь питание нарушено, а, значит, на адекватную регенерацию в области рубца остается только надеяться. В связи со значительными расстройствами кровоснабжения мягких тканей при различных ангиопатиях хирурги часто прибегают к более травматичным операциям – экзартикуляциям всех пальцев, удалению части стопы, всей стопы с участком голени и т. д.
При ампутации пальцев стопы должны быть соблюдены основные принципы таких вмешательств:
- Максимально возможное сохранение кожи со стороны подошвы;
- Сохранение работы сгибателей, разгибателей и других структур, участвующих в разнонаправленных движениях стоп, чтобы обеспечить в дальнейшем равномерную нагрузку на культю;
- Обеспечение подвижности суставного аппарата стоп.
При небольших по объему поражениях (отморожение дистальных фаланг, например) возможна ампутация дистальной и средней фаланги без существенного нарушения функциональности стопы, исключение составляет большой палец, обеспечивающий опорную функцию, поэтому при необходимости его удаления действуют максимально экономно.
При ампутации второго пальца нужно оставлять хотя бы какую-то его часть, если это возможно в силу обстоятельств травмы или заболевания, так как при полной ампутации впоследствии возникнет деформация большого пальца.
Ампутации на стопах обычно производят по линии суставов (экзартикуляция). В иных случаях возникает необходимость в распиле кости, который чреват остеомиелитом (воспалением). Важно также сохранить надкостницу и прикрепить к ней сухожилия разгибателей и сгибателей.
Во всех случаях травм, отрывов, размозжений, отморожений пальцев стоп и иных поражений хирург исходит из возможности максимального сохранения функции опоры и ходьбы. В части случаев врач идет на определенный риск и не полностью иссекает нежизнеспособные ткани, но такой подход позволяет сохранить максимальную длину пальцев и избежать резекции головок костей плюсны, без которых невозможна нормальная ходьба.
Техника экзартикуляции пальцев ноги:
- Разрез кожи начинают по складке между пальцами и плюсной на подошвенной стороне стопы с таким расчетом, чтобы оставшийся кожный лоскут был как можно длиннее, самый длинный – в зоне будущей культи первого пальца, так как там располагается самая крупная по размеру плюсневая кость;
- После разреза кожи пальцы максимально сгибаются, хирург вскрывает суставные полости, рассекает сухожилия, нервы и перевязывает сосуды пальцев;
- Образовавшийся дефект закрывают кожными лоскутами, располагая швы с тыльной стороны.
Если причиной ампутации пальцев стала травма с загрязнением раневой поверхности, гнойный процесс при гангрене, то рану наглухо не ушивают, оставляя в ней дренажи для профилактики дальнейшего гнойно-воспалительного процесса. В других случаях может быть наложен глухой шов.
Заживление после ампутации пальцев стоп требует назначения обезболивающих средств, своевременной обработки швов и смены повязок. При гнойном процессе обязательны антибиотики, инфузионная терапия проводится по показаниям. Швы удаляют на 7-10 день. При благоприятном заживлении после первичной операции пациенту может быть предложено проведение реконструкции и пластики, а также протезирование для облегчения работы, ходьбы, опоры на стопу.
Восстановление после удаления пальцев ног требует выполнения упражнений лечебной физкультуры, направленных на развитие мышц, а также формирование новых навыков использования оставшейся части ноги.
Уменьшение длины пальцев ног
Слишком длинные пальцы ног относительно распространённый вариант анатомии и, как правило, представляет собой косметический озабоченность женщин чаще, чем мужчины. Наиболее распространенным является длинный второй палец ноги. Так называемый греческий тип стопы.
Девушки, женщины зачастую комплексуют такими особенностями своих стоп. Не носят открытую обувь и в основном узкую, что может привести к формированию молоткообразной деформации 2 пальца и болезненной мозоли в проекции проксимального межфалангового сустава.
Поскольку второй палец страдает от повторяющихся микротравм в закрытой обуви.
Боль часто проявляется в узкой, неправильно подобранной по размеру обуви. Болезненные мозоли пальцев могут помешать носить стильную обувь даже непродолжительное время (1-2 часа в день).
Безусловно, слишком длинными могут быть и другие пальцы стопы. К примеру, аномально длинный первый, третий или четвёртый пальцы стопы.
Причины длинных пальцев стопы
1) Генетика (наследственность) является наиболее распространенной причиной.
2) Прогрессирующая вальгусная деформация большого пальца стопы, как правило, проявляется в относительном укорочении первого луча и соответственно удлинении второго луча стопы.
Хотя абсолютная длина костей не изменяется. Просто первая плюсневая кость отклонилась в сторону (primus virus).
В данном случае, конечно, нужно корректировать деформацию первой плюсневой кости и тогда относительная длина первого пальца (луча) будет в норме.
3) Травмы фланг пальцев и плюсневых костей может явиться причиной укорочения одного из лучей.
4) Аномалия развития
Наиболее распространенные причины обращений за помощью являются:
• Боль на кончике пальца • Болезненные мозоли пальцев • Сложность подбора обуви • Врождённые аномалии развития стоп • Приобретённая деформация стоп • Эстетическая неудовлетворённость своей стопой
Профилактика молоткообразной деформации пальцев ног
Для того чтобы предотвратить молоткообразную деформацию пальцев стоп, необходимо использовать следующие способы профилактики:
• Носите ортопедическую обувь большую часть дня • Используйте индивидуальные ортопедические стельки • Носите обувь с широким носком
Операция по уменьшению длины пальцев стоп
Существует несколько методов уменьшения длины пальцев стоп. Выбор метода определяет врач, так как причины чрезмерной длины пальцев могут быть, как уже говорилось ранее, разными.
1) Остеотомия плюсневой кости – выполняется при аномально длинной плюсневой кости.
2) Остеотомия только фаланги – выполняется при большой длине непосредственно фаланги пальца.
3) Остеотомия и фаланги и плюсневой кости – выполняется в случае молоткообразной деформации пальца и болезненного натоптыша (признак метатарсалгии при выраженном поперечном плоскостопии).
4) Артродез проксимального межфалангового сустава – выполняется при выраженной молоткообразной деформации пальца и его тугоподвижности. А так же у пациенток, которые заведомо предупреждают врача, что будут носить только модельную обувь. В противном случае может наступить рецидив молоткообразной деформации.
Подобные операции проходят относительно быстро. Занимает около получаса. Операция может быть выполнена как в стационаре, так и амбулаторно, в зависимости от настроя пациента. В тот же день пациент может пойти домой.
Новые технологии позволяют проводить минимально инвазивные операции на стопах. Со скрытыми разрезами и без внешней фиксации спицами. Восстановление после таких операций намного короче и менее болезненное.
После операции практически нет видимых рубцов. Время восстановления намного короче, что позволяют начать активную ходьбу в любимой обуви быстрее.
В противоположность этому, более старые традиционные способы выполнения операций предусматривают использование металлических спиц, выступающей из кончика пальца 4 недели.
Это не только затрудняло для пациента соблюдение элементарных правил гигиены (полноценное мытье), но к тому же, риск инфицирования и миграции металлоконструкции связанный с нахождение спицы снаружи значительно повышался.
Анестезия при операциях на стопе
Операция может быть выполнена под местной, региональной, спинальной или общей анестезией. Местная и региональная анестезия используются в подавляющем большинстве случаев. Это означает, что только стопа будет онемевшая. И только в единичных случаях используется общая анестезия у пациентов, которые психологически не в состоянии выдержать нахождение в операционной и т.п.
Аппараты и фиксаторы используемые при операции
Использование хирургического аппаратных средств для коррекции деформаций или уменьшения длины пальцев является неотъемлемой частью процесса. К примеру, 5-ы палец редко требует внутренней фиксации винтом. Достаточно специальной фиксирующей повязки.
В то время как первая плюсневая кость, 1-ый и 2-й палец почти всегда требует фиксации в желаемом (заданном) положении после уменьшения длины или устранения выраженной молоткообразной деформации с контрактурой в межфаланговом суставе.
Как правило, используются титановые винты, синтетический рассасывающиеся материал или специальные фиксатор для артродез межфалангового сустава устройства.
Возможные осложнения
Как и при любой операции в хирургии стопы есть побочные эффекты, о которых пациент должен знать. Уменьшение длины пальцев или устранение молоткообразной деформации является относительно безопасной операцией, но есть риски, связанные с техникой выполнения:
- инфекция,
- повреждение нерва,
- потерю гибкости.
После операции пациент не должен около 2-х недель загружать передний отдел стопы. Для этого подбирается специальная послеоперационная обувь с разгрузкой мыса. Либо ходить, опираясь только на пятку. Через 2 недели швы снимаются, если таковые были наложены. И пациенту разрешается дозированная нагрузка на (прооперированный) передний отдел стопы.
Через месяц после операции разрешается полная нагрузка. Как правило, это уже практически безболезненно. Отек в конце дня может нарастать, это естественно. Такой эффект может наблюдаться от 2-х до 4-х месяцев после операции.
Результаты, как правило, являются постоянным и функционально и косметически удовлетворяющие пациентов.
Результаты операций можно посмотреть здесь
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Уменьшение длины пальцевЦена, руб
| Укорочение 1-го пальца (цена за 1 палец) | от 39 000 |
| Укорочение 2-х и более пальцев (цена за 1 палец) | от 35 000 |
| Проводниковая анестезия | от 3000 |
| Перевязка, снятие швов | от 500 |
Данная операция может быть выполнена по “КВОТЕ”
Источник: https://www.ortomed.info/articles/ortopediya/hirurgiya-stopi/umenshenie-dliny-palcev-nog/
Травматическая ампутация
Травматическая ампутация – это частичный или полный отрыв пальцев или их участков в ходе травмы. Хирургическое лечение при таких повреждениях имеет некоторые особенности:
- Операция проводится только при стабильном состоянии больного (после выведения из шока, нормализации работы сердца, легких);
- При невозможности пришить обратно оторванную часть палец удаляется полностью;
- При сильном загрязнении и риске инфицирования обязательна первичная обработка раны, когда удаляются нежизнеспособные ткани, сосуды перевязываются, а швы накладываются позже либо производится повторная ампутация.
Если ампутированные пальцы доставлены вместе с пациентом, то хирург учитывает срок их хранения и жизнеспособность тканей. При температуре +4 градуса пальцы могут храниться до 16 часов, если она выше – не более 8 часов. Температура хранения менее 4 градусов опасна отморожением тканей, и тогда пришивание пальца на место станет невозможным.
Как бы аккуратно ни была проведена операция по ампутации пальцев рук и ног, полностью исключить последствия невозможно. Самыми частыми из них становятся гнойные осложнения в случае травматических ампутаций, прогрессирование некротического процесса при сосудистых заболеваниях, диабете, формирование плотного рубца, деформации и неподвижность пальцев, что особенно ощутимо на руках.
Для профилактики осложнений важно тщательное соблюдение техники ампутации и правильный выбор ее уровня, в послеоперационном периоде обязательно восстановление с привлечением физиотерапевтических методов и лечебной физкультуры.
Генетические типы
Синдактилия классифицируется и по генетическим типам:
- Первый тип – зигодактилия. Частичное или полное сращение (перепончатое) 2-го и 3-го пальцев стопы. Также не исключены перепонки между другими пальцами.
- Второй тип – синполидактилия. Сращение 4-го и 5-го пальцев стопы с удвоением 5-го. Для такой патологии характерны: нарушения рельефов кожи подошв и гипоплазия средних фаланг.
- Третий тип. Двусторонняя полная синдактилия 4-го и 5-го пальцев кисти. При этом стопы не поражаются.
- Четвертый тип – синдактилия Газа. Полная двусторонняя кожная синдактилия кисти. При этом поражение стоп отсутствует.
- Пятый тип. Слияние плюсневых и пястных костей. На кистях рук чаще встречается сращение 3-4 пальцев, а на стопах – 2 и 3.
Восстановление и уход после синдактилии
По завершении операции кисть обездвиживают специальной шиной. Через 14 , 16 дней хирург снимет швы. После этого назначают физиолечение:
- массаж,
- электростимуляцию, которая поможет наладить сгибание-разгибание пальцев,
- фонофорез для сглаживания рубцов,
- аппликации озокерита, парафина, лечебной грязи,
- упражнения для развития мелкой моторики.
Специальная гимнастика требуется пациентам от 3 , 5 лет. В более раннем возрасте дети и так начинают активно двигать пальцами после снятия шины.